MYELODISPLASICA SYNDROME - Myelodysplasie (MDS)


Myelodysplastisch syndroom, ook wel myelodysplasie of MDS genoemd, is een groep bloedaandoeningen die wordt gekenmerkt door het onvermogen van stamcellen uit het beenmerg om uit te groeien tot volwassen functionele bloedcellen.
Myelodysplasie is een ziekte die voornamelijk voorkomt bij oudere personen en die klinisch anemie en een afname van het aantal witte bloedcellen en bloedplaatjes vertoont. Een van de belangrijkste complicaties van myelodysplasie is de omzetting in leukemie.
In dit artikel zullen we ingaan op de volgende punten over myelodysplasie:
- Wat zijn de bloedcellen.
- Hoe het beenmerg werkt.
- Wat is myelodysplastisch syndroom.
- Wat zijn de oorzaken.
- Wat zijn uw symptomen?
- Hoe de diagnose is gesteld.
- Wat zijn de behandelingsopties.
Wat zijn bloedcellen?
Om myelodysplasie te begrijpen, moet men eerst weten wat de bloedcellen zijn en wat het beenmerg is. Ik zal beknopt in deze uitleg de lezer niet vermoeien met technische termen en fysiologische functies.
Bloedcellen zijn verdeeld in drie lijnen:
1. Bloedcellen (ook bekend als rode bloedcellen)
Rode bloedcellen zijn de cellen die zuurstof door het bloed transporteren. De daling van het aantal rode bloedcellen wordt bloedarmoede genoemd. Het belangrijkste gevolg is de afname van het vermogen van het lichaam om zuurstof naar zijn cellen en weefsels te transporteren (lees: ANEMIA, Symptomen en Oorzaken).
2. Leukocyten (ook bekend als witte bloedcellen)
Leukocyten zijn cellen van het immuunsysteem die werken door ons lichaam te verdedigen tegen binnenvallende bacteriën zoals bacteriën, virussen, parasieten en schimmels. De daling van het aantal leukocyten wordt leukopenie genoemd. Het belangrijkste gevolg is dat het organisme vatbaarder wordt voor infecties.
3. Bloedplaatjes
De bloedplaatjes maken deel uit van het stollingssysteem en zijn verantwoordelijk voor het eerste deel van de enscenering van een bloeding. De daling van het aantal bloedplaatjes wordt trombocytopenie genoemd. Het belangrijkste gevolg is het verminderde vermogen van organismen om het bloeden te beheersen.
Als u meer informatie wilt over rode bloedcellen, leukocyten en bloedplaatjes, lees dan het volgende artikel: HEMOGRAM | Begrijp uw resultaten ..
Hoe Bone Marrow werkt
Het beenmerg, in de volksmond merg genoemd, is een structuur die zich in grote botten bevindt en die verantwoordelijk is voor de productie van bloedcellen. Het beenmerg produceert stamcellen, die precursorcellen zijn en in staat zijn om te transformeren in volwassen en functionele cellen.

De stamcel kan, afhankelijk van de stimulus waaraan het wordt blootgesteld, differentiëren in elk type bloedcel, of het nu gaat om bloedplaatjes, rode bloedcellen of een van de leukocyten (lymfocyten, neutrofielen, eosinofielen, enz.). Daarom zijn alle circulerende cellen in ons bloed afkomstig van een stamcel van het beenmerg.
Het beenmerg werkt continu en produceert cellen, om het aantal rode bloedcellen, leukocyten en bloedplaatjes in het bloed stabiel te houden. Oude bloedcellen worden vernietigd in de milt, een orgaan in het kwadrant rechtsboven van de buik en vervangen door nieuw geproduceerde nieuwe cellen in het beenmerg.
Een rode bloedcel heeft een gemiddelde levensduur van 120 dagen, leukocyten leven ongeveer 20 dagen en bloedplaatjes slechts 10 dagen. Zodra ze deze leeftijden bereiken, worden de cellen door de milt uit de bloedsomloop verwijderd.
Wat is myelodysplasie
"Mielo" is een Griekse term die beenmerg betekent en dysplasie is een term die wordt gebruikt om structurele abnormaliteiten te beschrijven. Daarom betekent grove myelodysplasie abnormaliteit van het beenmerg.
Myelodysplastisch syndroom is de naam die wordt gegeven om een groep ziekten te beschrijven die wordt gekenmerkt door een aangetast beenmerg, vol met dysplastische stamcellen, niet in staat om volwassen en functionerende cellen te genereren. Deze zieke stamcellen gedragen zich als kanker, omdat het klonen zijn die zich oneindig vermenigvuldigen en ruimte innemen in het merg waar er gezonde cellen zouden moeten zijn.
Over het algemeen hebben defecte stamcellen meestal een van de volgende bestemmingen:
- Ze sterven in het beenmerg voordat ze differentiëren.
- Ze kunnen jonge cellen (blasten) vormen, maar ze sterven zodra ze in de bloedbaan worden vrijgegeven.
- Ze kunnen jonge cellen (blasten) vormen, maar ze kunnen niet rijpen, omdat ze niet in staat zijn om de functies van rijpe bloedcellen uit te voeren.
- Ze komen in de volwassen vorm, maar ze zijn defecte cellen, die niet goed werken.
Ongeacht het lot van de dysplastische stamcellen, het eindresultaat is een onvoldoende productie van gezonde bloedcellen.
Myelodysplasie is een progressieve ziekte. Aanvankelijk wordt slechts een fractie van de stamcellen defect, omdat ze niet in staat zijn om zich te differentiëren en volwassen cellen te worden. In de loop van de tijd prolifereren deze klonen en een toenemend aantal dysplastische cellen ontstaat, tot het punt waar het aantal zieke cellen groter is dan dat van gezonde cellen.
Het eindresultaat van deze onvoldoende productie van gezonde rode bloedcellen, leukocyten en bloedplaatjes door het beenmerg is de geleidelijke vermindering van hun hoeveelheid in het bloed, wat leidt tot bloedarmoede, leukopenie en trombocytopenie.
Oorzaken van myelodysplastisch syndroom
Myelodysplastisch syndroom ontstaat wanneer een factor werkt door mutaties in de stamcellen van het beenmerg te veroorzaken, waardoor deze defect raken en niet in staat zijn om rijpe en functionele bloedcellen te genereren. In de meeste gevallen is deze deregulerende factor onbekend.
Meestal verdelen we myelodysplastische syndromen in twee groepen op basis van hun oorsprong: primaire myelodysplasieën en secundaire myelodysplasieën.
Primaire myelodysplasieën zijn die waarbij we geen agent kunnen identificeren die veranderingen in de wervelkolom veroorzaakt. De patiënt ontwikkelt MDS zonder dat daar een duidelijke oorzaak voor is. Ongeveer 70% van de gevallen van myelodysplasie is primair.
Secundaire myelodysplasieën zijn die welke verschijnen na blootstelling aan bepaalde stoffen die toxisch zijn voor het beenmerg, meestal bestraling en chemotherapie. Patiënten die zijn behandeld voor kanker, zoals leukemie, lymfomen, borstkanker, enz., Kunnen jaren later myelodysplastisch syndroom ontwikkelen.
Onder de chemotherapieën die gerelateerd zijn aan het begin van myelodysplastisch syndroom, kunnen we vermelden:
- Chlorambucil.
- Cyclofosfamide.
- Doxorubicine.
- Etoposide.
- Ifosfamide.
- Mechlorethamine.
- Melphalan.
- Procarbazine.
- Teniposide.
Mensen die tijdens het leven worden blootgesteld aan giftige chemicaliën zoals insecticiden, pesticiden, meststoffen, kwik, lood en benzeen. Rokers hebben ook een hoger risico om MDS te ontwikkelen (lees: SIGARETTEZIEKTEN | Hoe te stoppen met roken).
Secundaire vormen zijn meestal het meest resistent tegen behandeling.
Symptomen van myelodysplastisch syndroom
Myelodysplastisch syndroom is een ziekte die gewoonlijk mensen ouder dan 60 jaar treft en zeldzaam is bij personen jonger dan 50 jaar. Mannen zijn meer getroffen dan vrouwen.
In de vroege stadia van de ziekte, zolang het aantal cellen klein is, voelt de patiënt geen symptomen. In deze asymptomatische gevallen kan myelodysplasie worden vermoed door bloedtelling, wat al in staat is om een kleine afname van één of meer van de bloedcelafkomst te detecteren.
Naarmate de ziekte voortschrijdt, begint de patiënt symptomen te vertonen die resulteren uit de vermindering van het aantal rode bloedcellen, leukocyten en bloedplaatjes.
De vermindering van rode bloedcellen wordt bloedarmoede genoemd en veroorzaakt symptomen zoals vermoeidheid, gebrek aan energie, bleekheid van de huid, hartkloppingen en kortademigheid (lees: 7 SYMPTOMEN VAN ANEMIE).
De vermindering van het aantal leukocyten, leucopenia genaamd, vermindert het vermogen van het lichaam om binnenvallende bacteriën te bestrijden. Binnen de leukocytengroep zijn neutrofielen meestal het type dat de grootste afname in hun productie vertoont. Neutropenie (lage neutrofielen) predisponeert de patiënt tot bacteriële infecties, in het bijzonder sinusitis, longontsteking en urinaire of huidinfecties.
De daling van het aantal bloedplaatjes, trombocytopenie genoemd, maakt het voor de patiënt moeilijker om het bloed te stollen. Klinisch wordt dit gemanifesteerd als een groter gemak van blauwe plekken (paarse vlekken op de huid), nasale bloedingen en tandvlees. In latere stadia, met zeer lage niveaus van bloedplaatjes, kan de patiënt spontane bloedingen vertonen, voornamelijk uit het maag-darmkanaal.
Een van de meest gevreesde complicaties van MDS is de transformatie ervan in acute myeloïde leukemie (lees: LEUKEMIA en Symptomen en behandeling).
Diagnose van myelodysplasie
Gewoonlijk ontstaat de diagnostische hypothese van myelodysplastisch syndroom na een bloedtelling die een afname van het aantal één, twee of drie bloedcellijnen laat zien. Als de ziekte zich nog in het beginstadium bevindt, is er over het algemeen nog maar één reductie in een van de drie celtypen.
Naast het identificeren van een verminderd aantal cellen, is het hemogram ook in staat om ons de morfologie van hetzelfde te informeren, in staat om de aanwezigheid van dysplastische cellen in het bloed aan te geven.
Als myelodysplasie wordt vermoed, is de volgende stap het verkrijgen van beenmergvoorbeelden ter evaluatie. Het onderzoek gebeurt in tweeën
onderdelen:
- Beenmergpiraat: procedure waarbij een monster van de vloeistof in het merg door een naald wordt afgezogen.
- Beenmergbiopsie: procedure waarbij een klein botfragment wordt verzameld dat het beenmerg bevat.
Beide materialen worden naar een patholoog gebracht die de aanwezigheid van spinale dysplasie en chromosomale mutaties kan identificeren.
Behandeling van myelodysplastisch syndroom
SMD is een trage progressieziekte. Omdat het vooral ouderen treft, kan een agressieve behandeling vaak meer schade aanrichten dan de ziekte zelf.
Als de graad van anemie, trombocytopenie of leukopenie mild is, kan een ondersteunende behandeling die alleen gericht is op de correctie van deze waarden, het meest aangewezen zijn. Geneesmiddelen zoals erytropoëtine stimuleren de productie van rode bloedcellen door het beenmerg en kunnen helpen bloedarmoede te corrigeren. Om het aantal witte bloedcellen te verhogen, zijn geneesmiddelen zoals Granulokine (G-CSF) nuttig.
In sommige ernstigere gevallen zijn rode bloedcellen of trombocytentransfusies nodig om het gebrek hieraan te vervangen.
Chemotherapie voor vernietiging van dysplastische cellen kan in sommige gevallen worden gebruikt. De meest gebruikte geneesmiddelen zijn Decitabine, Lenalidomide en Azacitidine.
Beenmergtransplantatie voor de behandeling van myelodysplasie
Er is maar één behandeling die het myelodysplastisch syndroom geneest: de beenmergtransplantatie. Het probleem is dat beenmergtransplantatie een procedure met hoog risico is en niet veilig is als de algehele conditie van de patiënt niet erg goed is. Over het algemeen is transplantatie alleen geïndiceerd in ernstige gevallen, zonder reactie op conventionele behandelingen.
Vóór de transplantatie ondergaat de patiënt hoge doses chemotherapie om alle cellen van zijn beenmerg te vernietigen. Het merg en zijn dysplastische cellen worden volledig uit het lichaam verwijderd. In deze fase die voorafgaat aan de transplantatie, wordt de patiënt volledig blootgesteld aan infecties, omdat hij zonder been de leukocyten niet kan produceren voor zijn verdediging.
Zodra het gehele beenmerg van het organisme is vernietigd, ontvangt de patiënt een bloedtransfusie die rijk is aan stamcellen van een compatibele donor, meestal een familielid. Deze gezonde stamcellen vullen het vernietigde beenmerg en produceren gezonde bloedcellen.
Omdat SMD een ziekte is die voornamelijk ouderen treft, hebben veel van hen geen klinische voorwaarden om beenmergtransplantatie te ondergaan.

Voor zwaarlijvige personen is afvallen niet alleen een kwestie van esthetiek, maar een noodzaak vanuit het oogpunt van gezondheid. Het verminderen van lichaamsvet is belangrijk in het verminderen van het risico op type 2 diabetes, evenals het controleren van het cholesterolgehalte en de bloeddruk. Er is geen normalisatie van het gewicht nodig om deze doelen te bereiken
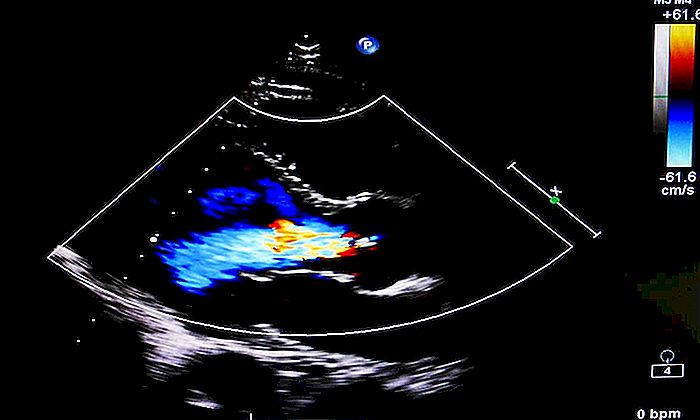
MITRAL VALVE PROLAPSIS - Symptomen, oorzaken en behandeling
Mitralisklepprolaps (PVM) is een aangeboren defect van het hart, dat wil zeggen een defect dat ontstaat wanneer de mitralisklep van het hart in de baarmoeder wordt gevormd. Begrijp de risico's en ken de symptomen van mitralisklepprolaps. Normaal hart Lees dit eerste deel van de tekst rustig door en volg de illustratie hieronder