Darmkanker en stratum kanker - Symptomen, oorzaken en behandeling
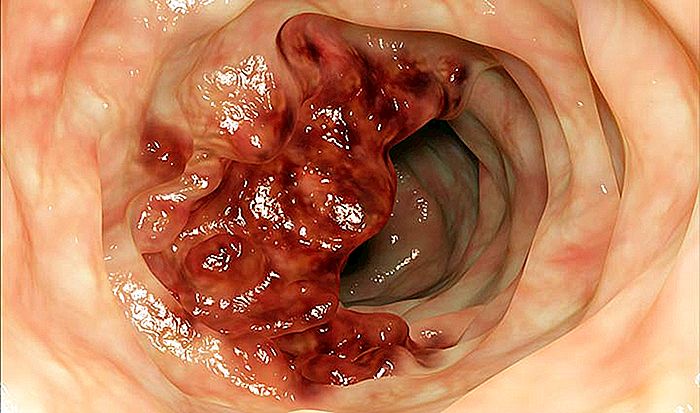

Colorectale kanker, een term die kwaadaardige tumoren omvat die in de dikke darm voorkomen (colon + rectum), is de meest voorkomende vorm van kanker van het maagdarmkanaal wereldwijd.
Hoewel het een vorm van behandelbaar en geneesbaar neoplasma is wanneer het vroeg wordt ontdekt, heeft colorectale kanker nog steeds een hoog sterftecijfer vanwege de onvoldoende screening in de populatie.
In dit artikel zullen we het hebben over colon- en rectumkanker, met uitleg over de oorzaken, symptomen, vormen van preventie en behandelingsmogelijkheden.
Wat is colorectale kanker
De dikke darm is het laatste deel van ons spijsverteringsstelsel, dat ongeveer 1, 5 meter lang is en bestaat uit de blindedarm (het eerste deel van de dikke darm dat fecaal materiaal van de dunne darm ontvangt), colon en rectum.
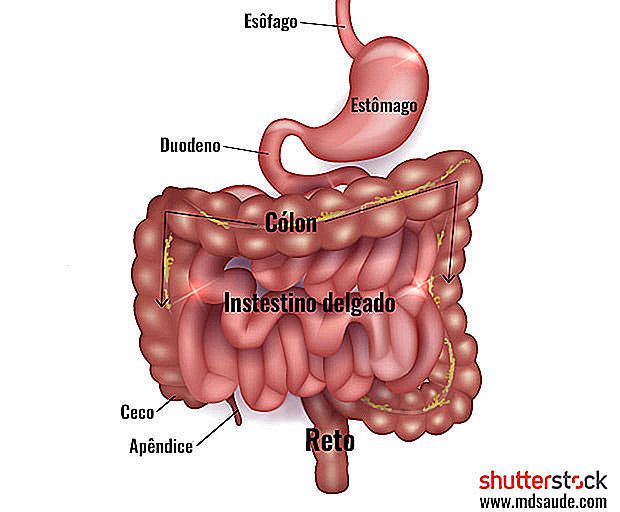
Colorectale kanker, waaronder tumoren die in de dikke darm of het rectum ontstaan, is de meest voorkomende vorm van maligne neoplasma van het spijsverteringsstelsel en de derde of vierde meest voorkomende vorm van alle soorten kanker.
In Brazilië zijn er elk jaar ongeveer 30 duizend nieuwe gevallen en 15 duizend sterfgevallen veroorzaakt door dit type kanker.
De meeste gevallen van darmkanker ontstaan door poliepen die aanwezig zijn in het darmslijmvlies. Een poliep is een kleine goedaardige en asymptomatische tumor, die in de meeste gevallen de vorm heeft van een gehandschoende vinger. Tot 30% van de volwassen populatie heeft één of meerdere poliepen in hun dikke darm.
In de overgrote meerderheid van de gevallen zijn en blijven poliepen goedaardige laesies voor de rest van hun leven. Er is echter een soort poliep die adenomateus wordt genoemd en die kanker kan worden. Ongeveer 5% van de adenomateuze poliepen wordt adenocarcinoom na ongeveer 10 jaar van bestaan.
We leggen in meer detail uit wat de darmpoliepen zijn in het artikel: DARMSTOFFEN - Symptomen, oorzaken en behandeling.
Daarom is de vroege diagnose van adenomateuze poliepen, uitgevoerd voordat ze kanker worden, het belangrijkste wapen in de preventie van dikke darmkanker.
Zoals we later zullen zien, stelt de uitvoering van de colonoscopie als screeningstoets het medisch personeel in staat adenomateuze poliepen die zich nog in de goedaardige fase bevinden te identificeren en te verwijderen, waardoor ze in de toekomst geen maligne transformatie kunnen ondergaan (lees: COLONOSCOPY EXAM - Voorbereiding, Sedatie en Risico's).
Risicofactoren voor colorectale kanker
In de meeste gevallen is het begin van colorectale kanker afkomstig van voedings-, omgevings- en genetische factoren.
Patiënten wiens risicofactoren voortkomen uit genetische en familiale componenten, zijn degenen met het grootste risico om darmkanker te ontwikkelen en moeten nauwlettender worden gecontroleerd.
In het algemeen dient op de leeftijd van 50 jaar een screening op colonkanker met colonoscopie te worden gestart, aangezien ongeveer 90% van dit type kanker vanaf deze leeftijd optreedt.
Sommige factoren kunnen echter het risico op dikkedarmkanker op zo'n manier verhogen dat het begin van de screening voor de leeftijd van 50 jaar wordt verwacht.
Laten we de risicofactoren onderverdelen in 2 groepen: risicofactoren die wijzen op eerdere screening en risicofactoren die het screeningprotocol niet veranderen.
1. Meer ernstige risicofactoren, die duiden op een meer intense screening
Familiale adenomateuze polyposis (PAF) → Het is een autosomaal dominante genetische mutatie die ervoor zorgt dat de patiënt en zijn of haar familieleden honderden adenomateuze poliepen ontwikkelen door de darm. 90% van de patiënten met familiale adenomateuze polypose ontwikkelen darmkanker vóór 45 jaar oud.
Er is ook verzwakte adenomateuze familiale polypose, wat een vergelijkbare genetische mutatie is, maar veroorzaakt een milder beeld met minder adenomateuze poliepen en een gemiddelde leeftijd van later kanker begin rond de leeftijd van 54.
Gelukkig is deze ziekte zeldzaam en goed voor slechts 1% van de gevallen van colorectale kanker.
Polyposis geassocieerd met het MUTYH-gen → Het is een autosomale recessieve genetische mutatie, nog minder vaak dan PAF, maar veroorzaakt ook het verschijnen van honderden adenomateuze poliepen in de dikke darm en presenteert met een hoog risico op het ontwikkelen van colorectale kanker.
Lynch-syndroom → Het is een autosomale dominante genetische mutatie die verantwoordelijk is voor ongeveer 3 tot 5% van alle gevallen van darmkanker. Bij dit syndroom is er geen polyposis, dat wil zeggen dat de patiënt geen honderden poliepen ontwikkelt. De weinige poliepen lijken echter een hoog risico op kwaadaardige transformatie te hebben.
Een patiënt met het Lynch-syndroom heeft een kans van 40 procent om darmkanker of andere vormen van kanker te ontwikkelen, zoals het baarmoederslijmvlies of de urinewegen.
Omdat er geen polyposis is, zijn de criteria voor het vermoeden van het Lynch-syndroom:
- Drie familieleden, twee direct (vader en zoon of moeder en kind), met een geschiedenis van colorectale kanker, endometriumkanker, ureter of nierbekken.
- Ten minste één van de familiezaken die voor de leeftijd van 50 is gediagnosticeerd.
Als u een familielid heeft met een voorgeschiedenis van darmkanker, zelfs als uw familie geen van de hierboven beschreven genetische mutaties heeft, is uw risico op darmkanker tweemaal zo hoog als dat van algemene bevolking. Als het familielid het eerst is of als de kanker is ontstaan vóór de leeftijd van 50 jaar, is het risico nog groter.
Inflammatory bowel disease (IBD) → Patiënten met colitis ulcerosa hebben mogelijk een verhoogd risico op colorectale kanker variërend van 3 tot 15 keer, afhankelijk van de ernst van hun inflammatoire darmaandoening.
Patiënten met de ziekte van Crohn lijken ook een groter risico te lopen, maar de gegevens uit de studies zijn tot nu toe minder consistent.
Lees voor meer informatie over IBD: CROHN'S ZIEKTE EN ULCERATIEVE RETOCOLIET.
Abdominale straling → Patiënten die tijdens de kindertijd een soort kanker hadden en radiotherapie ondergingen met bestraling in het abdominale gebied, maken ook deel uit van een groep met een hoog risico op het ontwikkelen van adenocarcinoom van de dikke darm.
2. Minder ernstige risicofactoren, die niet wijzen op een intensievere screening
Er zijn een aantal risicofactoren die de kans op darmkanker van een patiënt vergroten, maar niet zo significant dat deze een zorgvuldiger screening aangeven dan die voor de algemene bevolking is aangegeven.
Onder deze minder ernstige risicofactoren kunnen we als het ware zeggen:
- Afrodescendência.
- Obesitas.
- Sedentaire levensstijl.
- Diabetes mellitus.
- Regelmatige consumptie van verwerkt vlees.
- Roken.
- Dagelijkse consumptie van alcoholische dranken.
Symptomen van darmkanker
Bij de meeste patiënten veroorzaakt darmkanker in de vroege stadia geen symptomen.
Tekenen en symptomen ontstaan meestal wanneer de tumor al groot genoeg is om te bloeden of om de doorgang van ontlasting door de darm te belemmeren.
De meest voorkomende tekenen en symptomen van colorectale kanker zijn:
- Bloeden in de ontlasting.
- Bloedarmoede.
- Buikpijn.
- Constipatie van recent ontstaan of verergering.
- Kleine uitwerpselen.
- Veelvuldig gevoel van onvolledige evacuatie.
- Diarree (mogelijk maar niet erg algemeen symptoom).
Ongeveer 20% van de patiënten met adenocarcinoom van de dikke darm vertoont op het moment van de diagnose al symptomen van metastasen. Lymfeklieren, lever, longen en peritoneum zijn de organen die het meest worden beïnvloed door uitzaaiingen van de colorectale kanker.
Diagnose van colorectale kanker
Momenteel is colonoscopie de beste manier om een grote darmtumor te diagnosticeren. Naast het mogelijk maken van directe visualisatie van de tumor, laat colonoscopie de arts ook toe om de laesie te biopten, waardoor de diagnose door middel van histopathologie bevestigd wordt.
Enscenering van darmkanker
Zodra kwaadaardige tumordiagnostiek is gemaakt, is de volgende stap stadia, een procedure die wordt gebruikt om de omvang van de ziekte te bepalen en de mogelijkheid van genezing of palliatieve behandeling.
Tests die gewoonlijk worden gebruikt bij het stageren omvatten computertomografie, nucleaire magnetische resonantie en positronemissie tomografie (PET).
Om het begrip van mensen die niet gewend zijn aan de enscenering van kwaadaardige tumoren te vergemakkelijken, kunnen we de stadia als volgt samenvatten:
Stadium I → De tumor is beperkt tot het slijmvlies van de dikke darm of het rectum en is nog niet uitgezaaid naar lagen verder langs de binnenwand van de dikke darm of het rectum.
Stadium II → De tumor is iets dieper en is al in de darmwand gepenetreerd, maar is de nabijgelegen lymfeklieren nog niet binnengedrongen.
Stadium III → De tumor is al in de buurt van lymfeklieren binnengedrongen, maar er zijn geen tekenen van metastasen op afstand.
Stadium IV → De tumor heeft al uitzaaiïngen veroorzaakt naar andere organen.
De complete stadiëring van darmkanker is complexer dan hierboven uitgelegd en omvat ook de stadia I, IIA, IIB, IIC, IIIA, IIIB, IIIC, IVA, IVB en IVC. De onderverdeling van de stadia in klasse A, B en C is afhankelijk van verschillende factoren, zoals het aantal getroffen lymfeklieren, de mate van tumordiepte, de aanwezigheid van laesies in het peritoneum en het aantal bestaande metastasen.
Behandeling van darmkanker
Ongeveer 80% van de kankers van de dikke darm bevinden zich in de stadia I, II of III, waardoor chirurgische procedures kunnen worden uitgevoerd voor de verwijdering ervan, met de mogelijkheid van genezing.
Kankers in een zeer vroeg stadium kunnen beperkt zijn tot de poliep die er aanleiding toe gaf. In deze gevallen is de eenvoudige volledige excisie van de poliep door colonoscopie voldoende om te genezen.
Als de tumor al iets groter is, is een operatie noodzakelijk, omdat het nodig is om het deel van de aangedane darm (colectomie) en de lymfeklieren eromheen te verwijderen, zodat de artsen ze kunnen onderzoeken en er zeker van kunnen zijn dat de tumor nog niet is verwijderd. hen bereikt.
Bij meer gevorderde tumoren is colectomie doorgaans uitgebreider en kan het een groot deel van de dikke darm omvatten.
In de meer uitgebreide colectomieën is het gebruikelijk dat de patiënt een colostoma nodig heeft, wat een procedure is die een deel van de darm verbindt met de huid, waardoor de ontlasting kan worden verzameld door een speciale zak. Vaak is de colostoma slechts tijdelijk, maar in sommige gevallen kan het permanent zijn als er geen mogelijkheid is tot reconstructie van de darmtransit.
In stadium III-patiënten met betrokkenheid van de lymfeknopen, is chemotherapie meestal geïndiceerd na de operatie om alle resterende kankerresten te elimineren.
Dikkedarmkanker screening
Het feit dat de transformatie van een darmpoliep in een kwaadaardige tumor een proces is dat gewoonlijk ongeveer 10 jaar duurt om te voltooien, maakt colorectale kanker tot een van de gemakkelijkst detecteerbare vormen van kanker door screeningstests.
De meest geschikte screening voor screening op colorectale kanker is colonoscopie, waardoor niet alleen de diagnose van verdachte poliepen mogelijk is, maar ook de excisie.
Retrosigmoidoscopie is een vereenvoudigde versie van colonoscopie, die een kortere endoscoop gebruikt die slechts de laatste 60 cm van de dikke darm bereikt. Omdat de meeste tumoren in deze regio ontstaan, kan retosigmoidoscopie worden gebruikt bij patiënten met een laag risico in combinatie met fecaal occult bloedonderzoek (lees: BLOED ONDERZOEK VERBORGEN IN FEZEN).
In de algemene populatie wordt screening meestal aangegeven na de leeftijd van 50, met herhaling om de 10 jaar als het eerste onderzoek normaal is.
Bij patiënten met een hoog risico, zoals die met een sterke familiegeschiedenis, moet de screening worden gestart op 40 jaar of 10 jaar vóór de gezinszaak (als de vader kanker had op de leeftijd van 45, zou de screening op de leeftijd van 35 moeten worden gestart).
FASCITE PLANTAR - oorzaken, symptomen en behandeling
Plantaire fasciitis (plantaire fasciitis in Portugal) is een van de meest voorkomende oorzaken van pijn in de hiel of zool van de voeten, veroorzaakt door een ontsteking van de fascia plantaris, een soort ligament dat zich in de voetzool bevindt. In deze tekst behandelen we de volgende punten over plantaire fasciitis: Wat is de fascia plantaris
PNEUMOTORRAX - Wat het is, oorzaken, symptomen en behandeling.
Pneumothorax is een relatief veel voorkomende medische noodsituatie, die wordt veroorzaakt door het binnendringen van lucht in de pleura, het membraan dat de longen bedekt. Pneumothorax kan spontaan optreden bij gezonde mensen, maar het komt vaker voor na een trauma aan de borst, bij rokers of bij mensen met een longziekte