KAWASAKI-ZIEKTE - oorzaken, symptomen en behandeling

De ziekte van Kawasaki (DK) is een vasculitis - een ziekte die ontstaat door een ontsteking in de bloedvaten - die gewoonlijk kinderen tot 5 jaar treft en ernstige cardiale gevolgen kan hebben als ze niet goed wordt behandeld.
Hoewel het een potentieel fatale ziekte is, is het sterftecijfer momenteel erg laag (minder dan 0, 3%), omdat de intraveneuze toediening van immunoglobuline in de eerste 10 dagen van de ziekte vrij effectief is om complicaties te voorkomen.
In dit artikel gaan we in op de volgende punten over de ziekte van Kawasaki:
- Wat is.
- Oorzaken.
- Symptomen.
- Diagnose.
- Treatment.
Wat is de ziekte van Kawasaki?
De ziekte van Kawasaki, aanvankelijk mucocutaan lymfeknoopsyndroom genoemd, werd in 1967 in Japan beschreven door Dr. Tomisaku Kawasaki, die melding maakte van 50 gevallen van kinderen met koorts, huiduitbarstingen, conjunctivitis, vergrote lymfeklieren in de nek, ontsteking van de lippen en tong en oedeem van de handen en voeten.
De ziekte werd aanvankelijk als een goedaardige aandoening beschouwd, omdat het spontaan genas na ongeveer 12 dagen, zelfs als er geen behandeling was gegeven. Naarmate echter nieuwe gevallen werden beschreven, werd vastgesteld dat tot 25% van de onbehandelde kinderen cardiale gevolgen had en ongeveer 2% tot de dood was geëvolueerd.
De ziekte van Kawasaki is een vasculitis die schade kan veroorzaken aan aders en slagaders van kleine tot middelgrote meters in het lichaam, maar die meer de coronaire aderen raakt (slagaders die de hartspier ondersteunen).
* Als u meer uitleg wilt over wat een vasculitis is, bezoek dan de link: VASCULITE - Oorzaken, types, symptomen en behandeling.
DK is een ziekte die voornamelijk voorkomt bij kinderen tot 5 jaar (80 tot 90% van de gevallen). Hoewel er gevallen zijn in alle landen en in alle etnische groepen, komt deze vorm van vasculitis veel vaker voor bij kinderen van Aziatische afkomst, met name in het Japans.
Terwijl in westerse landen de jaarlijkse incidentie van de ziekte van Kawasaki laag is, met slechts 10 tot 20 gevallen gemeld per 100.000 kinderen tot 5 jaar oud in Japan, is de incidentie hoog, tot 250 gevallen per jaar voor elke 100.000 kinderen. Ongeveer 1% van de Japanse kinderen ontwikkelt de ziekte van Kawasaki gedurende de eerste 5 jaar van hun leven.
De ziekte van Kawasaki bij volwassenen is vrij zeldzaam, met slechts 100 gevallen wereldwijd gepubliceerd tussen 2010 en 2017.
Oorzaken van de ziekte van Kawasaki
De oorsprong van de ziekte van Kawasaki is nog onbekend. Epidemiologische en immunologische onderzoeken suggereren dat de trigger voor de cascade van gebeurtenissen die uiteindelijk vasculitis teweegbrengen, van infectieziekte kan zijn. De genese van de ziekte lijkt echter niet zo eenvoudig te zijn en auto-immuun- en genetische factoren lijken ook noodzakelijk om de ziekte te laten ontstaan.
De meest algemeen aanvaarde hypothese van vandaag is dat een infectieus agens, of het nu een virus of een bacterie is, het immuunsysteem van kinderen met genetische aanleg kan activeren, waardoor een auto-immuunreactie tegen de bloedvaten wordt opgewekt (om te begrijpen wat een auto-immuunziekte is, lees: AUTOIMUNE-ZIEKTEN - Oorzaken, symptomen en behandeling).
Hoogstwaarschijnlijk veroorzaken deze ziektekiemen die de Kawasaki-ziekte veroorzaken asymptomatische of niet-symptomatische infectie voordat vasculitis ontstaat, en daarom is het moeilijk om met zekerheid de relatie van DK met een eerdere infectie vast te stellen.
Enkele belangrijke epidemiologische gegevens ondersteunen de theorie van infectieuze oorsprong, waaronder:
- De ziekte van Kawasaki wordt gekenmerkt door een febriele uitslag met een ontsteking van de lymfeklieren en het slijmvlies van de mond, manifestaties die vergelijkbaar zijn met verschillende infectieziekten bij kinderen zoals mazelen en roodvonk, bijvoorbeeld.
- Er is een seizoensgebonden toename van de incidentie van DK in de winter en zomer, die vergelijkbaar is met die van verschillende virale infecties.
- De ziekte van Kawasaki komt vaak voor bij uitbraken die een bepaalde populatie in een beperkt geografisch gebied aantasten.
- In Japan werd waargenomen dat broers en zussen van kinderen met DK een hoger risico hebben om de ziekte te ontwikkelen, die meestal binnen een week na het begin van de symptomen bij het eerste kind optreedt.
- De ziekte komt vaak voor bij kinderen jonger dan vijf jaar, maar komt zelden voor bij kinderen jonger dan zes maanden. Dit feit kan worden verklaard door de aanwezigheid van maternale antilichamen die nog steeds in het lichaam van de baby circuleren in de eerste maanden van het leven, waardoor besmetting door de getriggerde bacteriën zou worden voorkomen.
Van de virussen en bacteriën die de Kawasaki-ziekte kunnen veroorzaken, zijn enkele vermoedelijke agenten:
- Parvovirus B19.
- Meningokokken.
- Mycoplasma pneumoniae.
- Klebsiella pneumoniae.
- Adenovirus.
- Cytomegalovirus.
- Parainfluenza-virus.
- Rotavirus.
- Mazelen virus.
- Epstein Barr Virus.
- Menselijk lymfotroop virus.
- Rickettsia.
Symptomen van de ziekte van Kawasaki
Het ziektebeeld van de ziekte van Kawasaki is meestal verdeeld in 3 fasen: acuut, subacuut en herstel, zoals de onderstaande grafiek illustreert.
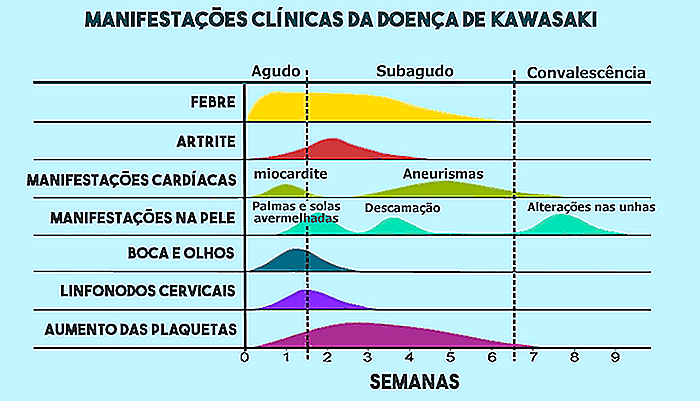
1. Acute fase
koorts
Hoge koorts, boven 38, 5 ° C, plotseling intreden en slecht reagerend op antipyretica, is het eerste en meest voorkomende teken van de ziekte van Kawasaki. Als de koorts onbehandeld blijft, duurt deze meestal enkele dagen, soms zelfs weken.
conjunctivitis
Een paar dagen na het begin van de koorts begint 90% van de kinderen een bilaterale conjunctivitis te krijgen, die meestal meer intense roodheid in het laterale deel van de ogen veroorzaakt, met weinig of geen gelige afscheiding. 70% van de patiënten met oculaire betrokkenheid ontwikkelen ook anterieure uveïtis, de ontsteking van de iris rond de pupil.
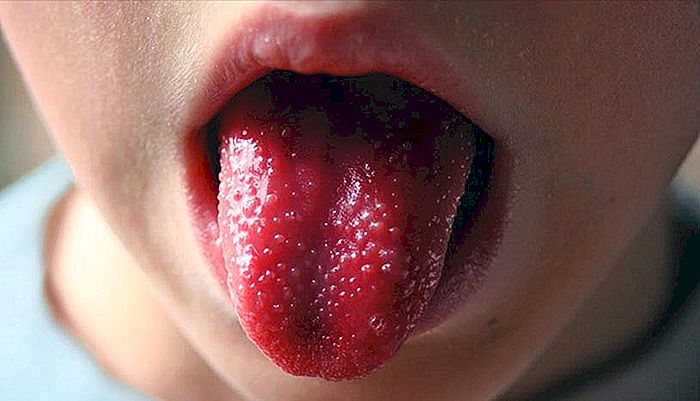
mucositis
Ongeveer gelijktijdig met conjunctivitis ontwikkelt de patiënt meestal ook mucositis, een ontsteking van het slijmvlies van de mond. De lippen zijn roodachtig en gebarsten, terwijl de tong ontstoken raakt en de papillen duidelijk zichtbaar zijn en een typisch aspect krijgen dat "tong in aardbei" wordt genoemd, zoals geïllustreerd in het beeld dat de tekst opent.
In tegenstelling tot conjunctivitis, die in bijna alle gevallen voorkomt, is mucositis mogelijk niet bij alle patiënten aanwezig of kan het zeer mild zijn en bijna onopgemerkt voorbijgaan.
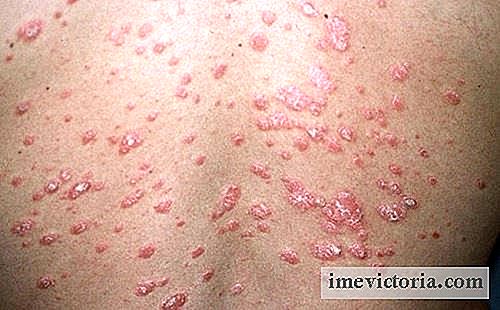
huiduitslag
Ook in de eerste dagen van koorts treedt bij ongeveer 70% van de patiënten gewoonlijk een huiduitslag op in de genitale, perianale en trunkgebieden.
Cervicale lymfadenitis
Cervicale lymfadenitis (vergrote lymfeklieren in de nek) is meestal aanwezig in 25 tot 50% van de gevallen. De meeste patiënten hebben een enkele vergrote lymfeklier in het voorste deel van de nek.
artritis
Artritis verschijnt meestal bij slechts 10% van de patiënten. De meest aangetaste gewrichten zijn de enkels, knieën en heupen.
Cardiale manifestaties
Myocarditis (ontsteking van de hartspier) en pericarditis (ontsteking van het pericard) zijn vaak de complicaties die optreden in de acute fase van de ziekte van Kawasaki. Aritmie en hartkleplaesies kunnen ook optreden.
Op echocardiografie, sommige patiënten met myocarditis al aanwezig in de eerste dagen de eerste tekenen van hartfalen.
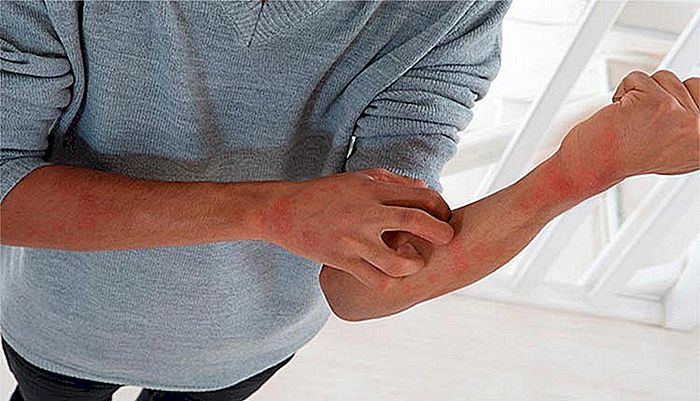
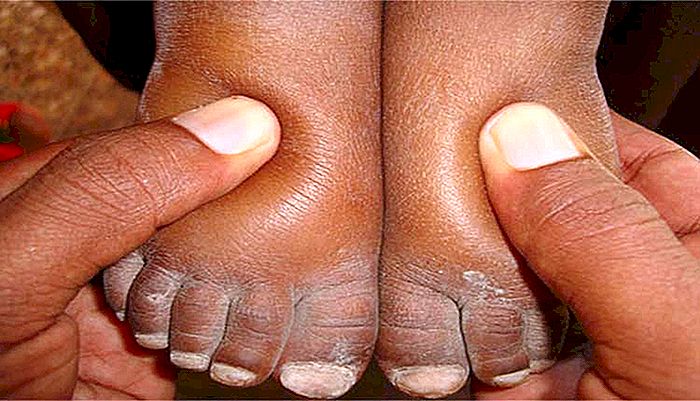
Handen en voeten
Roodheid en zwelling op de handpalmen en voetzolen zijn meestal de laatste manifestaties die verschijnen in de acute fase. Het letsel aan de voeten kan het voor het kind moeilijk maken om te lopen.
Andere tekenen en symptomen
In de eerste 10 dagen van de ziekte kan de patiënt ook het volgende presenteren:
- Diarree, braken of buikpijn - 61%.
- Prikkelbaarheid - 50%.
- Alleen braken - 44%.
- Verlies van eetlust - 37%.
- Hoest - 35%.
- Gewrichtspijn (geen tekenen van artritis) - 15%.
2. Subacute fase
De subactieve fase begint wanneer de koorts verdwijnt, een feit dat meestal rond de 10e dag optreedt en tot de vierde of zesde week duurt. Het niet verdwijnen van de koorts na 2 weken is meestal een teken van een slechte prognose, omdat het meer geassocieerd is met hartcomplicaties.
De kenmerkende manifestatie van de subacute fase is het afpellen van de vingers, die meestal begint aan de uiteinden en zich over de handen en voeten verspreidt. Een andere typische bevinding is het verschijnen van aneurysma's in de kransslagaders, veroorzaakt door ontsteking van de bloedvaten.
Tekenen en symptomen geïnitieerd in de acute fase, zoals braken, diarree, prikkelbaarheid en gewrichtspijn, kunnen nog steeds aanwezig zijn in deze volgende fase van de ziekte.
Laboratorisch gezien heeft de patiënt een hoog aantal bloedplaatjes (trombocytose), dat meer dan 1 miljoen cellen per microliter kan bedragen, waardoor het risico op trombusvorming in de bloedvaten (trombose) aanzienlijk toeneemt.
De waarden van HSV en C-reactief proteïne (CRP) zijn ook erg hoog.
3. Herstelfase
De fase van herstel wordt gemarkeerd door de volledige verdwijning van de symptomen van de ziekte, een feit dat meestal binnen 3 maanden gebeurt.
Tijdens deze fase kunnen er dwarsgroeven op de nagels verschijnen, de Beau-lijnen.
In de herstelfase hebben de kleine aneurysma's van de kransslagader de neiging spontaan op te lossen. Grotere aneurysma's kunnen daarentegen uitzetten en een hartinfarct veroorzaken.
Diagnostische criteria
Er is geen laboratorium- of beeldvormingsonderzoek dat alleen de ziekte van Kawasaki kan diagnosticeren. Daarom wordt de diagnose meestal gesteld door een gezamenlijke evaluatie van de epidemiologische geschiedenis, symptomen en resultaten van de aanvullende tests.
De diagnostische criteria opgesteld door Dr. Tomisaku Kawasaki in 1967 worden nog steeds gebruikt.
Om een kind tot de leeftijd van 5 jaar DK te laten diagnosticeren, moet hij of zij minstens vijf dagen koorts hebben, geassocieerd met minstens vier van de volgende vijf fysieke bevindingen:
- Bilaterale conjunctivitis.
- Ontsteking van het mondslijmvlies.
- Ontsteking en oedeem van handen en voeten.
- Uitslag kenmerk.
- Cervicale lymfadenopathie (tenminste één lymfeklier groter dan 1, 5 cm in diameter).
Het echocardiogram is een onderzoek dat geen deel uitmaakt van de diagnostische criteria, maar dat nuttig is voor vroege identificatie van hartcomplicaties.
Behandeling van de ziekte van Kawasaki
Vroegtijdige behandeling van de ziekte van Kawasaki is essentieel om het risico op complicaties te verminderen.
De toediening van intraveneus immunoglobuline in een enkele dosis nog steeds in de eerste 10 dagen van de ziekte is de belangrijkste therapeutische maatregel.
Als de diagnose niet binnen de eerste 10 dagen is gesteld, maar de patiënt nog steeds tekenen van actieve systemische ontsteking vertoont, zoals hoge koorts en verhoogde CRP, kan immunoglobuline nog steeds worden toegediend, zelfs na de 10e dag van de ziekte.
Aspirine in hoge doses wordt meestal in de acute fase gebruikt, omdat het naast het ontstekingsremmende en antipyretische effect ook de werking van bloedplaatjes remt, waardoor het risico op trombose wordt verminderd.
Het sterftecijfer van behandelde patiënten is laag (0, 1 tot 0, 3%). Zeldzame sterfgevallen doen zich voor wanneer er sprake is van ernstige hartaandoeningen, die gewoonlijk resulteren in een hartinfarct, aritmieën of gescheurde aneurysmata. Deze gevallen treden meestal op wanneer de diagnose niet vroeg wordt gesteld en de behandeling niet binnen de eerste 10 dagen van de ziekte wordt gegeven.
Darmkanker en stratum kanker - Symptomen, oorzaken en behandeling
Colorectale kanker, een term die kwaadaardige tumoren omvat die in de dikke darm voorkomen (colon + rectum), is de meest voorkomende vorm van kanker van het maagdarmkanaal wereldwijd. Hoewel het een vorm van behandelbaar en geneesbaar neoplasma is wanneer het vroeg wordt ontdekt, heeft colorectale kanker nog steeds een hoog sterftecijfer vanwege de onvoldoende screening in de populatie
MINIMUM LETSELZIEKTE - Nefrotisch kind-syndroom
Minimale laesieziekte, ook bekend als minimale laesie nefropathie, glomerulaire ziekte als gevolg van minimale laesies, of nefrotisch syndroom als gevolg van minimale laesies, is een nierziekte, zeer vaak bij kinderen, gekenmerkt door overmatig eiwitverlies via urine. Onder de tekenen en symptomen van een minimale blessure-aandoening, de belangrijkste is vochtretentie, die meestal zwelling veroorzaakt door het hele lichaam, inclusief het gezicht, de buik en de onderste ledematen