CHIKUNGUNYA FEVER - Symptomen, transmissie en behandeling


Chikungunya-koorts is een ziekte die wordt veroorzaakt door een virus dat symptomen heeft die vergelijkbaar zijn met knokkelkoorts, zoals hoge koorts, lichaamspijnen, hoofdpijn, vermoeidheid en rode vlekken op het lichaam. Gelukkig veroorzaakt Chicungunha-koorts geen hemorragische complicaties en is het daarom een infectie die minder dodelijk is dan dengue-koorts.
* In Angola wordt chikungunya-koorts in de volksmond catolotolo genoemd.
Chicungunha-koorts kan worden overgedragen door muggen Aedes aegypti en Aedes albopictus, die het dengue-virus en gele koorts overbrengen, waardoor dit virus onlangs Brazilië heeft bereikt.
In dit artikel zullen we een overzicht geven van chikungunya-koorts, waaronder symptomen, vormen van overdracht, diagnose en behandeling. Laten we ook uitleggen hoe het Chikungunya-virus naar Brazilië kwam.
Als u op zoek bent naar informatie over andere ziekten overgedragen door de Aedes aegypti- mug, bezoek dan de volgende artikelen:
- DENGUE | Symptomen en behandeling
- HERKENNIS DE MOSQUITO DE DENGUE
- GEEL KOORTS | Vaccin, transmissie en symptomen
- ZIKA FEVER - ZIKA VIRUS
Chikungunya koorts transmissie
Chicungunha-koorts is een infectie overgedragen door het Chikungunya-virus (CHIKV), een arbovirus, dwz een virus overgedragen door geleedpotigen. In het specifieke geval van de Chicungunha-koorts zijn de geleedpotigen die het virus overdragen de Aedes aegypti en Aedes albopictus-muggen .
Daarom is Chicungunha-koorts, net als vele andere, een ziekte die wordt overgedragen door de beet van bepaalde muggen. Behalve voor specifieke situaties die hieronder worden uitgelegd, is er geen CHIKV-overdracht rechtstreeks van de ene persoon naar de andere. Je kunt rondhangen, knuffelen, een hand geven en zelfs een besmette persoon zoenen die geen risico loopt op besmetting.
Net als dengue zijn Aedes aegypti en Aedes albopictus niet in staat om het Chikungunya-virus direct na hun besmetting over te brengen. Wanneer de mug iemand bijt die met de koorts is besmet, komt het besmette bloed door je spijsverteringsstelsel en wordt het opgenomen. Vanaf daar begint het virus zich binnen het lichaam van het insect te vermenigvuldigen, maar zal na een paar dagen alleen in de speekselklieren verschijnen. Dit tijdsinterval dat nodig is om de besmette mug een mugverontreiniging te laten worden, wordt de extrinsieke incubatieperiode genoemd.
De extrinsieke incubatieperiode van het Chikungunya-virus is ongeveer 10 dagen. Deze periode kan echter variëren. Over het algemeen geldt hoe warmer de omgevingstemperatuur, hoe korter de extrinsieke incubatieperiode. Op plaatsen waar de omgevingstemperatuur laag is, kan de mug sterven voordat de extrinsieke incubatieperiode is voltooid, wat de hogere incidentie van de ziekte in tropische gebieden rechtvaardigt.
Transmissie door de muggenbeet is verantwoordelijk voor vrijwel alle gevallen van Chicungunha-koorts. Er zijn echter nog andere manieren om geïnfecteerd te raken met CHIKV. Een daarvan is de zogenaamde verticale transmissie, die optreedt van de moeder naar de baby tijdens de bevalling. Voor zover wij weten, veroorzaakt het Chikungunya-virus geen misvormingen bij de foetus, blijkbaar treedt de overdracht niet op in de baarmoeder, maar op het moment van aflevering, ongeacht of het om een natuurlijke of een keizersnede gaat.
Geïnfecteerde pasgeborenen ontwikkelen de ziekte gewoonlijk binnen 3 tot 7 dagen en het klinische beeld is vaak veel ernstiger dan bij volwassenen. Er is geen bewijs dat CHIKV kan worden overgedragen via de borstvoeding.
Een andere mogelijke vorm van besmetting is contact met bloed van geïnfecteerde patiënten. Ongevallen met besmette naalden of bloedtransfusie zijn mogelijke wegen. Orgaantransplantatie is ook een mogelijke manier om het virus over te brengen.
Chikungunya-koorts in Brazilië
Het Chikungunya-virus werd voor het eerst erkend in de jaren 1950 na een uitbraak van de ziekte in Tanzania, Oost-Afrika. Sindsdien is de ziekte erkend in verschillende landen in Afrika en Zuidoost-Azië, en wordt deze tot tientallen jaren beperkt tot deze regio's.
In 2006 identificeerden onderzoeken echter een mutatie in CHIKV, waardoor het gemakkelijker werd om via Aedes albopictus door te geven. Op deze manier hebben verschillende landen in de wereld, waaronder de VS en Zuid-Europa, twee Aedes- soorten met een grote transmissiecapaciteit van het Chikungunya-virus. Omdat zowel Aedes aegypti als Aedes albopictus op vrijwel het gehele Amerikaanse continent aanwezig zijn, was het bekend dat het een kwestie van tijd was voordat de ziekte arriveerde en zich door deze groepen verspreidde.

Geïmporteerde gevallen van de ziekte zijn gemeld in verschillende landen van het Amerikaanse continent in de afgelopen 10 jaar, maar in 2013 verschenen de eerste gevallen van lokale overdracht van het Chikungunya-virus in Noord- en Zuid-Amerika in het Caribisch gebied. Sindsdien heeft de ziekte zich snel verspreid en bereikte hij in slechts 1 jaar ten minste 41 landen op het continent.
In Brazilië werden in september 2014 de eerste gevallen van overdracht van het Chikungunya-virus vastgesteld. Tot die tijd werden alle bekende gevallen geïmporteerd, overgenomen door Brazilianen die naar endemische gebieden waren gereisd. Zoals verwacht leidde de combinatie van de hoge prevalentie van Aedes aegypti en Aedes albopictus-muggen in Brazilië en de afwezigheid van antilichamen tegen het nieuwe virus onder de bevolking tot de uitbraak van de Chicungunha-koorts in verschillende regio's van het land. In iets meer dan 1 maand zijn meer dan 1000 gevallen gemeld in heel Brazilië.
Symptomen van chikungunya-koorts
De term chikungunya komt van een Tanzaniaans dialect en betekent zoiets als "degene die buigt". De term ontstond omdat de patiënten die door de ziekte zijn getroffen, intense gewrichtspijn hebben, waardoor het bij de stam blijft, altijd gebogen.
De incubatieperiode van de chicungunha-koorts bij mensen kan tot 2 weken duren, maar in de meeste gevallen verschijnt de ziekte tussen 3 en 7 dagen nadat de persoon is gebeten door de mug. Ongeveer 80% van de geïnfecteerde patiënten zal symptomen ontwikkelen.
De zogenaamde acute fase van Chicungunh-koorts begint met een plotseling optredende hoge koorts, meestal rond de 40 ° C, geassocieerd met malaise en intense polyarthralgia (pijn in verschillende gewrichten). Gewrichtspijn treedt meestal op binnen de eerste 48 uur en treft ongeveer 90% van de patiënten met Chicungunha-koorts. De pijn ontstaat in het hele lichaam, maar de meest aangetaste plaatsen zijn meestal de handen, polsen, voeten en enkels. Intense lage rugpijn komt ook vaak voor. De patiënt kan tegelijkertijd pijn hebben in meer dan 10 gewrichtsgroepen, waardoor hij volledig arbeidsongeschikt is.
In de eerste 2 of 3 dagen van de ziekte, heeft 75% van de patiënten een maculopapulaire uitslag op de huid, kleine rode vlekken en gegroepeerd, wat al dan niet enige verlichting kan geven. De uitslag verschijnt met overheersing in de romp, handen en voeten. Ongeveer 1/4 van de patiënten klagen over jeuk in de laesies.
Hoofdpijn, spierpijn, vermoeidheid, diarree, braken, conjunctivitis, keelpijn en buikpijn zijn ook veel voorkomende symptomen in het vroege stadium van de ziekte.
De acute fase duurt 3 tot 7 dagen, wanneer de symptomen beginnen te verdwijnen. In ongeveer 80% van de gevallen komt de patiënt echter in een stadium dat subacuut wordt genoemd en dat wordt gekenmerkt door de continuïteit of zelfs verergering van gewrichtspijn. Hoewel hij geen koorts heeft, kan de patiënt weken met polyarthralgia blijven. Als gewrichtspijn langer dan 3 maanden aanhoudt, zeggen we dat de patiënt de chronische fase van de ziekte is ingegaan, die tot 3 jaar kan duren.
Complicaties van chikungunya-koorts
Aangezien het geen hemorragische fase heeft, is Chicungunha-koorts gewoonlijk een meer goedaardig virus dan knokkelkoorts. Uw probleem is meestal niet het risico van overlijden, maar het risico om arbeidsongeschikt te worden door de intense en langdurige gewrichtspijn.
Wanneer het echter wordt verworven door zuigelingen, patiënten ouder dan 65 jaar of mensen met meerdere ziekten, voornamelijk van cardiale, pulmonaire of neurologische oorsprong, heeft Chicungunha-koorts de neiging agressiever te worden en kan zelfs leiden tot de dood . Het sterftecijfer van Chicungunha-koorts is 50 keer hoger bij ouderen vergeleken met volwassenen jonger dan 45 jaar.
Onder de mogelijke complicaties van CHIKV in deze meest verzwakte bevolking kunnen we noemen: meningoencephalitis, Guillain-Barré-syndroom, acute hepatitis, acuut nierfalen, doofheid, oculaire laesie, myocarditis, pericarditis en ademhalingsfalen.
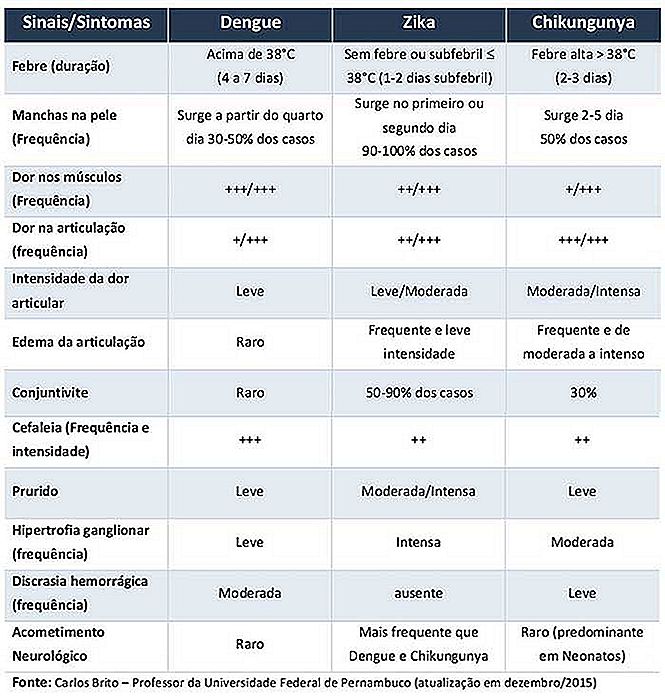
Verschillen tussen knokkelkoorts en chikungunya-koorts
Dengue-koorts en de Chicungunha-koorts delen verschillende overeenkomsten. In sommige gevallen kan het heel moeilijk zijn om de differentiële diagnose alleen door de tekenen en symptomen te maken. Een meer zorgvuldige klinische evaluatie kan ons echter helpen.
Het grootste verschil is de betrokkenheid van de gewrichten. Dengue kan zelfs gewrichtspijn veroorzaken, maar het is niet zo belangrijk als spierpijn of oogpijn. Bij Chicungunha-koorts is polyartralgie een van de meest uitbundige symptomen en is typisch pijn in de gewrichten van de ledematen (handen en voeten). Een ander verschil is de huiduitslag. Bij de chicungunha-koorts verschijnen in de eerste 48 uur rode vlekken, terwijl bij dengue de uitslag pas vanaf de derde of vierde dag optreedt.
In dengue zijn trombocytentumoren meestal ernstiger en bloeden gebeurtenissen zoals paarse bultjes op de huid, nasale of gom bloeden veel vaker voor. De evolutie naar een hemorragische vorm is bijna exclusief voor dengue.
Na het einde van de acute fase, voelt de dengue-patiënt zich meestal een aantal dagen vermoeid, terwijl de patiënt met de Chicungunh-koorts klaagt over gewrichtspijn.
De onderstaande tabel vat de belangrijkste verschillen samen tussen dengue, chicungunha en Zika-koorts:
Diagnose van chikungunya-koorts
Net als bij knokkelkoorts kan chicungunha-koorts worden gediagnosticeerd met serologie, een bloedtest die bestaat uit het screenen van antilichamen tegen CHIKV. IgM-antilichamen kunnen al vanaf het 5e tot de 7e dag van de symptomen in het bloed van de patiënt worden geïdentificeerd.
LEES OOK:- HEMOGRAM
- WAT BETEKENT TGO EN TGP?
Een snellere manier om de ziekte te diagnosticeren is via een onderzoek genaamd RT-PCR, dat de aanwezigheid van het genetische materiaal van het Chikungunya-virus in het bloed onderzoekt. Deze test is duurder, maar meestal kan hij koorts diagnosticeren in de vroege dagen van de ziekte.
Bij gebruikelijke bloedonderzoeken zijn lymfopenie (laag aantal lymfocyten), trombocytopenie (laag aantal bloedplaatjes) en veranderingen in leverenzymen (TGO en TGF) gebruikelijk.
Behandeling van chikungunya-koorts
Net als bij dengue-koorts bestaat er geen specifieke behandeling tegen Chicungunha-koorts. Er is geen medicijn dat direct tegen het virus inwerkt om het sneller uit het lichaam te verwijderen. De overgrote meerderheid van de patiënten zal spontaan genezen na ongeveer 7 tot 10 dagen. De behandeling die wordt voorgesteld, is daarom alleen symptomatisch en ondersteunend.
LEES OOK:- PARACETAMOL - Bula in eenvoudige taal
- DIPIRONE - Indicaties, bijwerkingen en gevaren
Om uitdroging te voorkomen, wat heel gebruikelijk is, wordt het verbruik van 1, 5 tot 2, 0 liter water per dag aangegeven. Voor de bestrijding van koorts en gewrichtspijn zijn de meest aangewezen geneesmiddelen paracetamol en dipyron. Het gebruik van ontstekingsremmers of aspirine moet in de acute fase worden vermeden, omdat als de patiënt dengue heeft in plaats van koorts, deze medicijnen het risico op bloedingen vergroten.
In de acute fase zijn corticosteroïden ook gecontra-indiceerd, omdat het geneesmiddelen zijn die het immuunsysteem remmen. In de chronische fase van de ziekte, echter, als gewrichtspijn nog steeds aanwezig is en er geen goede respons is op gewone pijnstillers en ontstekingsremmers, kunnen corticosteroïden een geldige optie zijn voor pijnmanagement.

MACULOSUS FEBRE - Star tick-ziekte
Gevlekte koorts is een ziekte die ontstaat wanneer een persoon wordt gebeten door een teek die is besmet door de bacterie Rickettsia rickettsii . Maculaire koorts is een ziekte die zich overal op het Amerikaanse continent voordoet, met gevolgen voor landen van Canada tot Argentinië. In Brazilië zijn de meeste gevallen geconcentreerd in de regio Zuidoost en zijn er ook geïsoleerde gevallen in staten van andere regio's, zoals Bahia, Ceará, Santa Catarina, Paraná, Rio Grande do Sul, Federaal District, Goiás en Mato Grosso do Sul. São
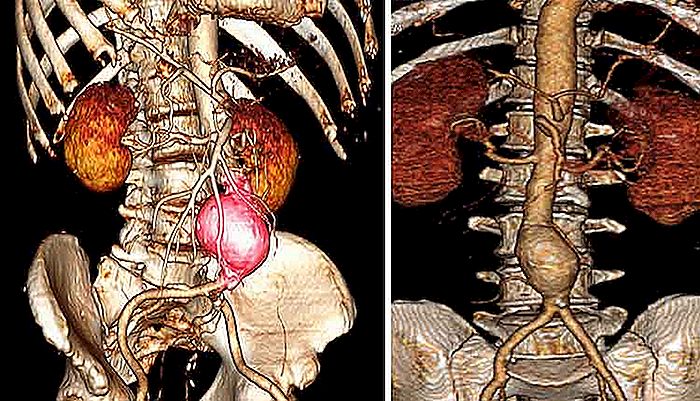
Aneurysma is een verwijding van een bloedvat veroorzaakt door een kwetsbaarheid van uw muur. Deze zwakte treedt meestal op bij vaatziekte, die zijn elasticiteit verliest en kwetsbaarder wordt. Het grootste probleem van het aneurysma is het risico van scheuren en massaal verlies van bloed. Het is duidelijk dat hoe groter de omvang van het aneurysma is, des te groter het risico van scheuren is



