PANCREATITE - oorzaken, symptomen en behandeling


Pancreatitis is de term die wordt gebruikt om een ontsteking van de pancreas te beschrijven. Wanneer de ontsteking van de alvleesklier plotseling optreedt, dat wil zeggen acuut, worden we geconfronteerd met acute pancreatitis. Wanneer de ontsteking terugkeert en er tekenen zijn van aanhoudende schade aan de pancreas, noemen we dit chronische pancreatitis.
In deze tekst behandelen we de volgende punten over pancreatitis:
- Functies van de alvleesklier.
- Wat is pancreatitis.
- Verschillen tussen chronische pancreatitis en acute pancreatitis.
- Symptomen van pancreatitis.
- Oorzaken van pancreatitis.
- Behandeling van pancreatitis.
Wat zijn de functies van de alvleesklier?
De alvleesklier is een grote, plat gevormde klier van ongeveer 20 cm lang, gelegen in de buik net achter de maag. Het heeft een innige verbinding met de galwegen en de twaalfvingerige darm (het eerste deel van de dunne darm).
De alvleesklier heeft twee basisfuncties: het neemt deel aan het proces van voedselvertering en produceert belangrijke hormonen voor de controle van de bloedglucose, zoals insuline en glucagon.
De alvleesklier produceert enzymen die helpen bij de vertering van eiwitten, vetten en koolhydraten. Deze spijsverteringsenzymen, verdund in een oplossing genaamd alvleesklier-sap, worden direct in de twaalfvingerige darm afgegeven, waar ze voedsel vinden dat net uit de maag is vrijgegeven. Pancreassap is ook rijk aan bicarbonaat, dat dient om de zuurgraad van voedingsmiddelen uit de maag te neutraliseren, die een zeer lage pH hebben.
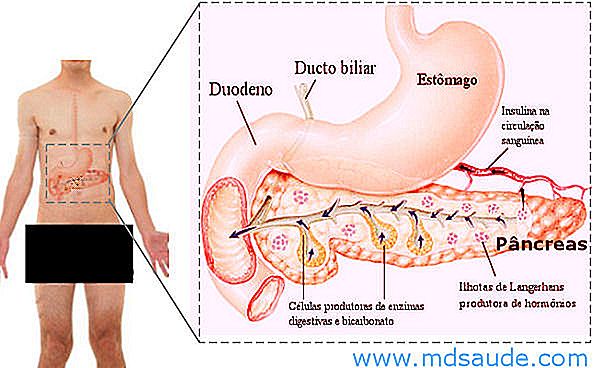
Net zoals het dieet de productie van pancreasensap stimuleert om de vertering van voedingsstoffen te bevorderen, induceert het ook de productie van hormonen die in de bloedbaan vrijkomen. De twee belangrijkste hormonen gesynthetiseerd door de pancreas zijn insuline en glucagon, geproduceerd door een groep cellen genaamd de eilandjes van Langerhans .
Insuline is het hormoon dat cellen in staat stelt bloedglucose op te nemen en het als een bron van energie te gebruiken. De belangrijkste stimulans voor insulineproductie is de toename van de bloedglucosewaarden die gewoonlijk na de maaltijd optreden. Naarmate de bloedglucose stijgt, komt de insuline die in de pancreas wordt geproduceerd vrij in de bloedbaan, waardoor de cellen de binnenkomende glucose uit voedsel kunnen opvangen.
Als er om de een of andere reden geen insuline is, kunnen de cellen de glucose in het bloed niet gebruiken, waardoor het bloedglucoseniveau constant hoog blijft. Dit proces geeft aanleiding tot de beroemde diabetes mellitus (lees: WAT IS DIABETES?).
Glucagon is een insulineantagonisthormoon, dat wil zeggen dat het de omgekeerde functie heeft. Wanneer de glucosespiegels erg laag zijn, voorkomt de alvleesklier de afgifte van insuline en stimuleert het de productie van glucagon, dat naast het voorkomen van de opname van glucose door de cellen, ook werkt op de lever, waardoor de productie van glucose hierdoor wordt gestimuleerd.
Wanneer de glucosewaarden weer stijgen, beginnen de glucagonspiegels te dalen en nemen de insulineniveaus opnieuw toe. Op deze manier kan de alvleesklier onze bloedsuikerspiegel altijd binnen het bereik van 60 mg / dl tot 140 mg / dl houden, zelfs na de maaltijd.
1 - Acute pancreatitis
De spijsverteringsenzymen geproduceerd in de pancreas worden pas actief nadat ze de twaalfvingerige darm bereiken. Pancreatitis treedt op wanneer deze enzymen om een of andere reden worden geactiveerd wanneer ze zich nog in de pancreas bevinden, waardoor deze begint te worden verteerd.
Oorzaken van acute pancreatitis
In meer dan 75% van de gevallen vindt acute pancreatitis plaats door alcoholmisbruik (lees: EFFECTEN VAN ALCOHOL EN ALCOHOLISME) of een galsteen, die vastzit aan de uitlaat van de pancreasbuis, waardoor de drainage van de enzymen in de twaalfvingerige darm wordt voorkomen (lees: STEEN IN VESICLE EN COLECISTITE).
Andere minder vaak voorkomende oorzaken van acute pancreatitis zijn:
- Hypertriglyceridemie - Pancreatitis kan optreden wanneer de triglycerideniveaus erg hoog worden en de grenswaarde van 1000 mg / dL overschrijden (lees: WAT ZIJN TRIGLYCERIDEN?).
- Hypercalciëmie - Hoge calciumwaarden in het bloed kunnen ook acute pancreatitis veroorzaken. .
- Geneesmiddelen - Sommige geneesmiddelen, zoals azathioprine, corticosteroïden, pentamidine, metronidazol, clomiphene, pravastatine, valproïnezuur, omeprazol, losartan, tamoxifen, isoniazid, furosemide en enalapril zijn allemaal beschreven als oorzaken van pancreatitis. De relatie tussen cocaïne of marihuanagebruik en het optreden van acute pancreatitis is ook bekend.
- HIV (lees: SYMPTOMEN VAN HIV EN AIDS) en andere infecties zoals cytomegalovirus, bof, salmonellose, amebiasis, toxoplasmose, enz. Kunnen ook de pancreas aanvallen.
- Buiktrauma's.
- Misvormingen van de pancreas.
- Cystic fibrosis.
- Systemische lupus erythematosus (lees: LUPUS ERYTHEMATOSO SISTEMICO).
- Idiopathisch - in sommige gevallen is er geen factor voor pancreatitis.
Symptomen van acute pancreatitis
Het universele symptoom van acute pancreatitis is buikpijn. De pijn zit meestal diffuus in het bovenste deel van de buik en kan naar achteren uitstralen. Het is meestal een pijn veroorzaakt en verergerd door eten. In tegenstelling tot galkoliek, die ook meestal na een voeding verschijnt en 6 tot 8 uur duurt, kan de pijn van acute pancreatitis enkele dagen aanhouden (lees: PAIN ABDOMINAL | Belangrijkste oorzaken). Een ander kenmerk van acute pancreatitispijn is een gedeeltelijke verlichting wanneer de patiënt naar voren buigt.
De pijn komt meestal met misselijkheid en braken in 90% van de gevallen en kan zo intens zijn dat de patiënt snel medische hulp zoekt. Er zijn echter gevallen van acute pancreatitis met niet zo ernstige pijn, waardoor het vaak moeilijk is om een diagnose te stellen, omdat de patiënt traag medische hulp zoekt.
Acute alcoholische pancreatitis komt vaker voor bij personen die chronisch drinken en verschijnt meestal binnen 24 en 72 uur na een episode van overmatig alcoholgebruik.
Acute pancreatitis geneest in meer dan 80% van de gevallen na verloop van tijd en met medische hulp. Bij bepaalde patiënten kan het echter een medisch noodgeval worden. In sommige ernstigere gevallen kan de ontsteking zo intens zijn dat deze zich door het hele lichaam verspreidt, waardoor de patiënt een beeld krijgt van circulatieschok en meervoudig orgaanfalen.
Diagnose van acute pancreatitis
De diagnose pancreatitis wordt meestal gesteld met de bloeddosis van twee pancreasenzymen die zeer hoog zijn in gevallen van ontsteking van de pancreas: amylase en lipase.
Computertomografie (CT) is een belangrijk aanvullend onderzoek, niet alleen om te helpen bij de diagnose van twijfelgevallen, maar ook om de aanwezigheid van complicaties zoals necrose en abcessen in de pancreas te evalueren. Door de CT-bevindingen wordt de ernst van pancreatitis van A tot E alfabetisch gerangschikt, waarbij A het lichtere beeld is en E een ernstig beeld met tekenen van complicaties.
Nucleaire magnetische resonantie beeldvorming (MRI) kan worden gebruikt in plaats van CT (lees: MAGNETISCHE RESONANTIE - Risico's, contra-indicaties en voordelen). Echografie is veel lager dan CT en MRI om problemen in de pancreas te beoordelen.
Behandeling van acute pancreatitis
Over het algemeen moeten alle patiënten met acute pancreatitis in het ziekenhuis blijven. Als de situatie mild tot matig is, is de resolutie spontaan. Wei wordt toegediend en de pijn wordt gecontroleerd.
In deze beginperiode moet de patiënt ten minste 3 tot 7 dagen vasten, omdat voeding de productie van pancreasenzymen stimuleert die de pancreas verder beschadigen. Voor de patiënt die geen ondervoeding heeft, is enterale voeding noodzakelijk. Om dit te doen, introduceren we een sonde in de dunne darm waardoor het voedsel alleen de darmen bereikt na de twaalfvingerige darm, en dus niet de productie van pancreasenzymen stimuleert. Als de patiënt zelfs met enterale voeding tekenen van pancreatitisactiviteit vertoont, is de oplossing parenterale voeding die door de aderen wordt toegediend.
Naarmate de pancreas regenereert, kan de orale voeding langzaam opnieuw worden geïntroduceerd.
Als de oorzaak van acute pancreatitis obstructie door galstenen is, moeten ze operatief of endoscopisch worden verwijderd. Aangezien de herhaling van acute pancreatitis door galstenen 50% bereikt, is het verwijderen van de galblaas het meest geïndiceerd, wat de vorming van nieuwe stenen tot een ongewone gebeurtenis maakt.
In meer ernstige gevallen, met infectie en / of uitgebreide necrose van de alvleesklier, kunnen antibiotica en operaties om dood weefsel te verwijderen noodzakelijk zijn. Zoals eerder vermeld, is het beeld soms zo intens dat de patiënt bloedsomloopschokken, nier- en longcomplicaties ontwikkelt, die op een IC moeten worden opgenomen (lees: BEGRIJP WAT ER MET PATIËNTEN IN DE ICU GEBEURT).
Chronische pancreatitis
Als de acute pancreatitis zeer uitgebreid is of als de patiënt presenteert met herhaalde episodes van acute pancreatitis, kan deze intense en herhaalde ontsteking onomkeerbare schade aan het pancreasweefsel veroorzaken, leidend tot wat wij chronische pancreatitis noemen.
De hoofdoorzaak van chronische pancreatitis is overdreven en langdurige consumptie van alcohol. Elke situatie die herhaalde foto's van acute pancreatitis vereist, kan echter leiden tot blijvende schade aan de pancreas.
Symptomen van chronische pancreatitis
Net als bij acute pancreatitis is het belangrijkste symptoom van chronische pancreatitis buikpijn. Bij chronische ziekten komt de pijn echter terug en verdwijnt na een paar dagen niet. De patiënt is meestal erg uitgemergeld, omdat het slecht voedt, omdat het eten de pijn verergert. De pijn ontstaat meestal na de maaltijd en duurt gemiddeld 30 minuten.
Pijn bij chronische pancreatitis is gewoonlijk minder ernstig dan bij acute pancreatitis, en tot 20% van de patiënten meldt dat ze weinig of geen pijn hebben. Er kunnen echter periodes zijn van verslechtering van chronische pancreatitis, vooral als de patiënt blijft drinken. De patiënt kan min of meer goed leven met zijn chronische pancreatitis, maar wanneer hij drinkt, vertoont hij crises die vergelijkbaar zijn met die van acute pancreatitis.
Naarmate de ziekte vordert, omdat er permanente schade is aan het weefsel van de alvleesklier, begint het zijn vermogen om de enzymen die verantwoordelijk zijn voor de vertering van voedsel geleidelijk af te bouwen. Dus zelfs als de pijn het eten niet belemmert, kan de patiënt het voedsel niet verteren om het te absorberen en uiteindelijk op dezelfde manier gewicht verliezen.
Wanneer meer dan 90% van het pancreasweefsel is gewond, verliest de patiënt volledig het vermogen om dieetvetten te absorberen, wat resulteert in een vettige diarree, steatorrhea genaamd. Steatorrhea wordt gekenmerkt door uitwerpselen vermengd met vetdruppels.
Na dezelfde redenering wordt de pancreas ook niet meer in staat om insuline en glucagon te produceren, wat de patiënt tot diabetes mellitus leidt (lees: DIABETES-SYMPTOMEN).
Andere complicaties van chronische pancreatitis zijn de vorming van cysten rond de pancreas, obstructie van de galwegen en ascites (lees: WAT IS ASCITE?).
Patiënten met chronische pancreatitis lopen een verhoogd risico om alvleesklierkanker te krijgen.
Behandeling van chronische pancreatitis
De behandeling van chronische pancreatitis is gericht op het beheersen van pijn en symptomen van falen van de pancreas. Het is absoluut noodzakelijk om te stoppen met alcohol te drinken. Het dieet moet worden gecontroleerd door vette voedingsmiddelen te vermijden, die het meest het begin van pijn stimuleren.
Patiënten met malabsorptiesyndroom moeten supplementen nemen met pancreasenzymen. Patiënten met diabetes hebben insuline nodig.
In gevallen waar pijn niet kan worden verlicht met geneesmiddelen, kan een pancreasoperatie noodzakelijk zijn. Over het algemeen is er geen genezing voor chronische pancreatitis. Zoals eerder vermeld, is de behandeling gericht op het geven van kwaliteit van leven aan de patiënt.
BROMOPRIDA - voor wat het is, dosering en bijwerkingen
Bromopride, ook bekend onder de handelsnaam Digesan, is een medicijn dat werkt door de maagmotiliteit te stimuleren en het legen van de maag te versnellen, wat het nuttig maakt in gevallen van gastro-oesofageale reflux en voor patiënten met misselijkheid en braken. Deze tekst is niet bedoeld om de volledige bijsluiter voor bromopride te reproduceren.

MIASTENIA GRAVIS - oorzaken, symptomen en behandeling
Myasthenia gravis (MG) is een neuromusculaire ziekte met een auto-immune oorsprong, die in de meest voorkomende vorm een verschillende mate van vermoeidheid en spierzwakte veroorzaakt en die bij voorkeur de spieren van vrijwillige samentrekking beïnvloedt, zoals de armen, benen, gezicht, ogen en de thoracale spieren die verantwoordelijk zijn voor de ademhaling. Spi



