LÚPUS ERITEMATOSO SISTÊMICO - Symptomen en behandeling


Lupus is mogelijk de meest kenmerkende van auto-immuunziekten. Het is een ziekte die zeer rijk is aan klinische bevindingen en nog steeds slecht wordt begrepen. Lupus kan huid, nieren, gewrichten, longen, hart, bloedvaten, bloedcellen, zenuwstelsel, maagdarmkanaal onder andere organen en weefsels aantasten.
Voor een beter begrip van de tekst raden we ook aan de tekst over auto-immuunziekten te lezen, die toegankelijk is via de volgende link: AUTOIMUNE ZIEKTE - Oorzaken en symptomen.
Wat is lupus?
De ziekte van Lupus wordt gekenmerkt door de productie van verschillende auto-antilichamen, dat wil zeggen antilichamen die het lichaam zelf aanvallen. Onder de algemene auto-antilichamen van lupus is er een tegen de kern van de cellen en een tegen het eigen DNA van de patiënt. Juist daar kun je je de schade voorstellen die de ziekte kan veroorzaken, omdat het antilichamen aanmaakt tegen structuren die essentieel zijn voor ons leven.
Het is niet bekend waarom het lichaam deze antilichamen begint te produceren. Er is waarschijnlijk een verband tussen genetische factoren, omdat de ziekte vaker voorkomt als er een positieve familiegeschiedenis is en de omgevingsfactoren nog niet geïdentificeerd zijn. De ziekte komt negen keer vaker voor bij vrouwen dan bij mannen en komt in alle leeftijden voor, met een prevalentie tussen 20 en 40 jaar.
Lupus is een ziekte die moeilijk te behandelen is en in ernstige gevallen zware immunosuppressieve geneesmiddelen vereist. Hoewel het een uitdaging is om het te behandelen, is het een pathologie die laat zien hoeveel medicatie zich de afgelopen decennia heeft ontwikkeld. In de jaren vijftig stierf meer dan 60% van de patiënten voordat ze vijf jaar ziek waren. Tegenwoordig is 80% minstens twintig jaar oud.
Symptomen van systemische lupus erythematosus.
De volgende illustratie geeft een overzicht van de belangrijkste ziektes en symptomen van lupus. De patiënt met lupus zal niet noodzakelijk al deze symptomen hebben. Er zijn gevallen van lupus met weinig symptomen en er zijn gevallen met veel symptomen, net zoals er ernstige gevallen en mildere gevallen zijn.
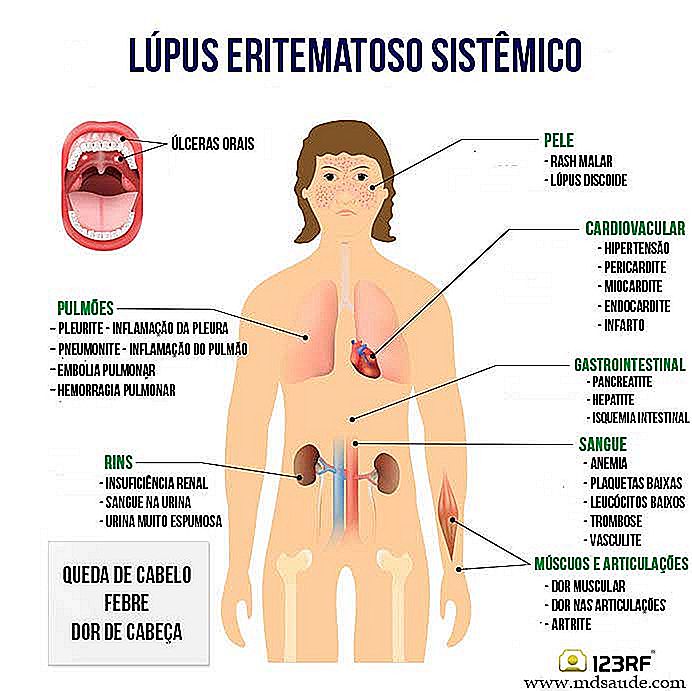
a) Gezamenlijke symptomen van lupus
Gezamenlijke betrokkenheid komt voor bij maximaal 95% van de patiënten met lupus. De twee belangrijkste manifestaties zijn artritis (ontsteking van het gewricht) en artralgie (gewrichtspijn zonder inflammatoire tekenen). Vaak komen deze symptomen jaren vóór de definitieve diagnose van lupus.
Artritis en artralgie van lupus hebben enkele kenmerken die hen onderscheiden van de andere ziekten die ook de gewrichten aantasten:
- Ze zijn migratie, dat wil zeggen, de pijn verandering van gewrichten in een kwestie van 24-48 uur. Op een dag kwetsen ze hun knieën, in de andere de vuist, in een derde de schouder, dan terug naar de knie, enz.
- De verpakking is symmetrisch, dat wil zeggen wanneer een knie pijn doet, de andere knie.
- Het presenteert zich meestal als polyartritis of polyarthralgia, wat betekent dat meerdere gewrichten tegelijkertijd pijn doen. De betrokkenheid van een enkelvoudige joint spreekt in het voordeel van andere diagnoses, zoals jicht (lees: DROP SYMPTOMS AND SEVERE ACID) of septische artritis.
- Over het algemeen doet het gewricht veel meer pijn dan wat het lijkt te zijn dat het de examinandus kan suggereren.
De meest aangetaste gewrichten zijn die van de handen en vingers (vingerkootjes), polsen en knieën.
b) Dermatologische symptomen van lupus
Een ander orgaan dat het vaakst wordt getroffen, is de huid. Tot 80% van de patiënten met lupus heeft last van huidaandoeningen, vooral in gebieden die zijn blootgesteld aan de zon.
Typische laesies zijn malar-uitslag of vlindervleugeluitslag. Het is een roodachtig gebied dat de wangen en neus bedekt, zoals te zien is op de foto aan het begin van het artikel.
De malare uitslag komt voor bij ten minste 50% van de patiënten, duurt meestal een paar dagen en is in gebruik als er blootstelling aan de zon is. Langdurige blootstelling aan fluorescentielampen kan ook huidlaesies van lupus veroorzaken.
Een andere veel voorkomende dermatologische laesie is discoïde lupus, die wordt gekenmerkt door afgeronde en roodachtige plaques, het meest voorkomend op het gezicht, de nek en de hoofdhuid.
Discoïde lupus kan deel uitmaken van het systemische lupusbeeld, of de enige manifestatie van de ziekte zijn. In het laatste geval is de prognose beter, omdat er geen betrokkenheid is van andere organen.
Patiënten met geïsoleerde discoïde lupus hebben een kans van 10% om over te gaan naar systemische lupus erythematosus. Hoe groter de discoid laesies, hoe groter het risico op progressie naar andere organen.
Andere veel voorkomende dermatologische letsels zijn haarverlies, wat niet alleen de hoofdhuid kan aantasten, maar ook wenkbrauwen, wimpers en baard.
Orale ulcera vergelijkbaar met aften komen vaak voor, maar met het verschil dat ze meestal pijnloos zijn (lees: OORZAKEN EN BEHANDELING VAN AFTA).
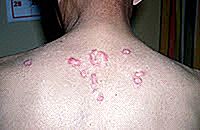
Het Raynaud-fenomeen is een verandering in ledematenkleuring veroorzaakt door spasmen van de bloedvaten. De spasmen van de slagaders veroorzaken een plotseling gebrek aan bloed waardoor een bleke hand ontstaat. Als de spasmen aanhouden, zorgt het gebrek aan bloed ervoor dat de bleke hand paars begint te kleuren. Deze ischemie kan veel pijn veroorzaken. Wanneer de spasme verdwijnt, verlaat de snelle terugkeer van het bloed de huid warm en goed roodachtig.
Het Raynaud-fenomeen is niet uniek voor lupus en kan zelfs voorkomen bij mensen zonder gediagnosticeerde ziekte. Koud, sigaretten en cafeïne kunnen triggers zijn voor dit symptoom.
c) Nierbetrokkenheid bij lupus
Tot 75% van de lupuspatiënten zullen in de loop van hun ziekte nierschade ontwikkelen.
De meest voorkomende bevinding is verlies van eiwit in de urine, proteïnurie genaamd (lees: PROTEINURIA, SCHUIM URINE EN NEPHROME SYNDROOM).
Andere belangrijke bevindingen zijn:
- Hematurie (bloed in de urine), dat macroscopisch of microscopisch kan zijn (lees: HEMATURIA - URINE MET BLOED).
- Verhoogd bloedcreatinine (lees: WEET U WELKE CREATININE?) Dat wijst op nierfalen (lees: CHRONISCHE RENALE ONVOLDOENDEENHEID).
- Hypertensie (lees: SYMPTOMEN EN BEHANDELING VAN HYPERTENSIE).
De meest voorkomende nierfunctiestoornis is glomerulonefritis (renale glomeruli-schade) veroorzaakt door auto-antilichamen (lees: WAT IS EEN GLOMERULONEFRITE?). Er zijn in feite vijf soorten lupus glomerulonefritis, samen met de term lupus nefritis. Ze zijn:
Klasse I lupus nefritis - minimale mesangiale glomerulonefritis.
Klasse II lupische nefritis - Mesangiale proliferatieve glomerulonefritis.
Klasse III lupus nefritis - focale proliferatieve glomerulonefritis.
Klasse IV lupus nefritis - diffuse proliferatieve glomerulonefritis.
Klasse V lupus nefritis - vliezige glomerulonefritis.
Klasse III, IV en V zijn de ernstigste, met diffuse proliferatieve glomerulonefritis (klasse IV) met de slechtste prognose. Minimale mesangiale glomerulonefritis (klasse I) is de mildste.
Lupus-nefritis wordt ingedeeld in klassen omdat elk van deze laesies een verschillende prognose en behandelingen vertoont. Daarom is de identificatie van welk type lupus nefritis de patiënt heeft van groot belang.
Alleen met de klinische gegevens is het niet mogelijk om vast te stellen met welk type lupus nefritis we te maken hebben, aangezien proteïnurie, hematurie en nierinsufficiëntie gemeenschappelijke bevindingen zijn bij nefritis type II, III, IV en V. Daarom heeft elke patiënt met lupus tekenen van Nierziekte moet worden onderworpen aan een nierbiopsie (lees: BEGRIPPEN RENAL BIOPSY) om te bepalen welk type laesie in de glomerulus de autoantilichamen veroorzaken.
Het is perfect mogelijk voor een patiënt om tegelijkertijd meer dan één klasse lupus-nefritis te presenteren.
Klasse I en II vereisen gewoonlijk geen specifieke behandeling, maar klassen III, IV en V die een slechtere prognose en een groter risico op terminaal nierfalen vertonen, worden gewoonlijk behandeld met zware immunosuppressiva. De meest voorkomende zijn corticosteroïden (cortison), cyclofosfamide, cyclosporine, mycofenolaat mofetil en azathioprine.
Patiënten die onbehandeld zijn of die niet goed reageren op geneesmiddelen, hebben onvermijdelijk een hemodialyse nodig (lees: WAT IS HEMODIALYSE? HOE WERKT HET?).
d) Bloedveranderingen bij lupus
Auto-antilichamen kunnen ook bloedcellen die geproduceerd worden door het beenmerg aanvallen. De meest voorkomende verandering is bloedarmoede, die niet alleen optreedt door de vernietiging van de rode bloedcellen, maar ook door de remming van de productie in het beenmerg (lees: SYMPTOMEN VAN ANEMIA).
Een andere veel voorkomende hematologische verandering is de afname van witte bloedcellen (leukocyten), leukopenie genaamd. Het mechanisme is hetzelfde als voor anemie, vernietiging en remming van de productie. Volgens dezelfde redenering kunnen we ook de vermindering van het aantal bloedplaatjes vinden, thrombocytopenie genoemd.
Wanneer we de val van de drie bloedlijnen tegelijkertijd hebben (rode bloedcellen, leukocyten en bloedplaatjes) noemen we pancitopenie.
Elk van deze veranderingen kan fataal zijn, hetzij als gevolg van ernstige bloedarmoede, infecties als gevolg van een laag aantal witte bloedcellen of spontane bloeding als gevolg van de instorting van de bloedplaatjes.
Verhoogde lymfeklieren en milt zijn ook een veel voorkomende bevinding bij lupus en kunnen worden verward met lymfoom (lees: WAT IS EEN LYMPHOMA?).
Een ander veel voorkomend probleem bij lupus is het optreden van trombose. Antifosfolipide-antilichaamsyndroom is een ziekte die vaak voorkomt bij patiënten met lupus en die gepaard gaat met de vorming van multiple thrombi, zowel in de aderen als in de aderen, en kan leiden tot een beroerte, een nierinfarct, ischemie van ledematen, veneuze trombose van de benen en longembolie (lees: PULMONARY EMBOLIS).
e) Bloedvatbetrokkenheid bij lupus
Naast trombosen die optreden met het antifosfolipide-antilichaamsyndroom, kunnen lupus auto-antilichamen de bloedvaten direct aanvallen, waardoor we vasculitis veroorzaken. Vasculitis kan elk vat in het lichaam aantasten, wat de huid, ogen, hersenen, nieren kan beschadigen ...
Lees voor meer informatie over vasculitis: WEET WAT VASCULITE IS
f) Symptomen van het zenuwstelsel bij lupus
Lupus kan optreden bij neurologische en psychiatrische ziektebeelden.
Neurologische laesies treden op als gevolg van trombose en vasculitis, die uiteindelijk tot beroerte leiden (lees: BEGRIJPEN VAN HET AVC - VASCULAIR CERBRAL-ONGEVAL).
Psychische stoornissen kunnen ook optreden als gevolg van lupus. De meest voorkomende zijn psychose, waarbij de patiënt bizarre gedachten en hallucinaties en dementie begint te krijgen, met geleidelijke geheugenverlies en het vermogen om eenvoudige taken uit te voeren.
g) Andere organen getroffen door lupus
Vrijwel elk orgaan in het lichaam kan worden beïnvloed door lupus-antilichamen. Pericardiale effusie en pleurale effusie (water in het borstvlies en het pericardium) (lees: PLEURAL SPILL - behandeling, symptomen en oorzaken) zijn veel voorkomende bevindingen. Gastro-intestinaal systeem, long, hartinfarct, hartkleplaesies en pancreatitis (lees: CHRONISCHE PANCRATISITIE EN ACUTE PANCREATITIS) kunnen ook voorkomen.
Andere bevindingen die zeer veel voorkomen bij lupus zijn vermoeidheid (vermoeidheid), ongewild gewichtsverlies en constante lage koorts.
Diagnose van lupus
De diagnose lupus wordt gesteld aan de hand van klinische bevindingen en de dosering van antilichamen in het bloed. De belangrijkste is FAN (ANA in Portugal) (lees: WAT IS DE FAN (ANTINUCLEAIRE FACTOR)?), Het antilichaam tegen eiwitten uit de kern van cellen.
FAN is bijna altijd aanwezig in gevallen van lupus, maar kan ook voorkomen bij andere auto-immuunziekten zoals Hashimoto's hypothyreoïdie, reumatoïde artritis, sclerodermie, etc.
De ANF kan echter uiteindelijk positief zijn bij normale mensen. Daarom bevestigt hun aanwezigheid niet noodzakelijk de ziekte, maar hun afwezigheid verwijdert de diagnose van lupus met bijna 100%. De gevallen van geïsoleerde discoïde lupus, zonder systemische betrokkenheid, vormen de uitzondering en hebben mogelijk niet het FAN-antilichaam positief.
De aanwezigheid van twee andere antilichamen is zeer geassocieerd met lupus: Anti-Sm en anti-DNA (ds). De aanwezigheid van typische symptomen, positieve ANF en een van deze twee antilichamen sluiten de diagnose van lupus.
Behandeling van lupus
De behandeling wordt meestal gedaan met corticosteroïden (lees: INDICATIES EN EFFECTEN VAN PREDNISONE EN CORTICOÏDEN), chloroquine en ontstekingsremmers. Ernstigere gevallen vereisen zwaardere geneesmiddelen zoals cyclofosfamide, mycofenolaatmofetil, azathioprine en corticoïde zelf in zeer hoge doses.
In 2011 werd een ander lupusgeneesmiddel, Belimumab (Benysta®), goedgekeurd. Dit medicijn is een synthetisch antilichaam tegen onze B-lymfocyten, de verdedigingscellen die de lupus auto-antilichamen produceren. Belimumab moet worden gebruikt in combinatie met de huidige geneesmiddelen en lijkt de ziekteactiviteit en terugvalpercentages te verminderen. Het is echter belangrijk op te merken dat studies met dit medicijn geen patiënten omvatten die eerder eerder cyclofosfamide hadden gebruikt of die nier- of neurologische schade hadden door lupus. Dit betekent dat het medicijn alleen werd getest bij patiënten met mildere gevallen van de ziekte. Een ander feit is dat in de twee uitgevoerde onderzoeken het medicijn een veel lagere werkzaamheid had bij Afro-afstammelingen, wat geen goede optie bleek te zijn voor deze etnische groep.
In zeer ernstige gevallen, met diffuse vasculitis, pulmonaire hemorragie, neurologische laesies, enz., Kan behandeling met plasmaferese noodzakelijk zijn (zie: BEGRIJPEN WAT PLASMAFERESE is) om het aantal circulerende auto-antilichamen te verminderen.
Patiënten met lupus kunnen afwisselend fasen van aanvallen en fasen van remissie. Sommige patiënten kunnen jaren blijven zonder symptomen van de ziekte. Sommige factoren bevorderen de reactivering van de ziekte bij patiënten die in remissie zijn.
- Blootstelling aan de zon.
- Lichamelijke of mentale stress.
- Zwangerschap.
- Infecties.
- Sigaret.
- Stopzetting van de behandeling.
MENSTRUELE CYCLUS - Hoe menstruatie optreedt
De menstruatiecyclus is een fysiologisch proces dat cyclisch voorkomt bij alle vruchtbare vrouwen. De eerste menstruatie van het leven van een vrouw wordt menarche genoemd en de laatste menstruatie. Dit is een meer complete versie van de tekst MESTSTOFPERIODE DIE MOET WORDEN INGEDIEND. Hier zullen we ons meer concentreren op de menstruatiecyclus, waarbij we in detail de hormonale interacties uitleggen die leiden tot de eisprong

MYOCARDELIJKE INFARCTIE - Oorzaken en preventie
Een acuut myocardinfarct, in de volksmond hartinfarct of gewoon infarct genoemd, is een potentieel fatale aandoening die optreedt als gevolg van een gebrek aan voldoende oxygenatie van de hartspier, wat leidt tot necrose (weefselsterfte). U weet misschien zelfs wat een hartaanval is, maar u weet waarschijnlijk niet waarom het gebeurt



