PULMONALE EMBOLIA - Symptomen, oorzaken en behandeling

Longembolie, ook wel longembolie of longembolie (PTE) genoemd, is een ernstige aandoening die optreedt wanneer een trombus (klonter) in een van de aderen van de benen of het bekken losraakt, zich door het lichaam verplaatst en in een van de bloedvaten van de longen, blokkeert de bloedstroom.
Afhankelijk van de grootte van de trombus kan longembolie zelfs tot een plotselinge dood leiden.
In dit artikel zullen we ingaan op de volgende punten over longembolie:
- Wat is longembolie?
- Wat zijn de oorzaken.
- Wat zijn uw symptomen?
- Hoe de diagnose is gesteld.
- Vormen van preventie en behandeling.
- Wat zijn gasembolie, vette embolie en septische embolie.
In dit artikel zullen we PET benadrukken. Als u meer diepgaande informatie wilt over diepe veneuze trombose, ga dan naar de link: WAT IS DIEP VENEUZE TROMBOSE (DVT).
Wat is longembolie?
Om longembolie te begrijpen, is het noodzakelijk enkele basisbegrippen te kennen, zoals: wat zijn trombose, embolie, ischemie en een infarct. Lees de onderstaande concepten rustig door, zodat de rest van de tekst heel gemakkelijk wordt.
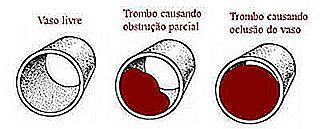
Thrombus is een type bloedstolsel dat aan de wand van een bloedvat is bevestigd en de doorgang van bloed blokkeert. De obstructie kan gedeeltelijk of totaal zijn. Wanneer een trombus de normale bloedstroom vormt en blokkeert, noemen we deze gebeurtenis trombose.
Plunger is een trombus die loskomt van de wand van het vat en door de bloedbaan reist. De plunjer verplaatst het lichaam totdat het een bloedvat vindt met een kaliber dat kleiner is dan zichzelf, waardoor de bloedcirculatie wordt belemmerd. Wanneer de zuiger een vat raakt, noemen we het een embolus. Als het verstopte vat zich in de hersenen bevindt, noemen we het een cerebrale embolus. Als het een bloedvat in de long is, noemen we het longembolie.
Trombose is meestal een langzamer proces, met progressieve trombusvergroting. Thrombi verschijnen meestal in gebieden van het bloedvat waar al cholesterol is gedeponeerd. De embolie is een acuutere gebeurtenis, die een plotselinge obstructie van het getroffen bloedvat veroorzaakt.
Hieronder ziet u een grafiek met een longembolie uit de aders van de linkerbenen.
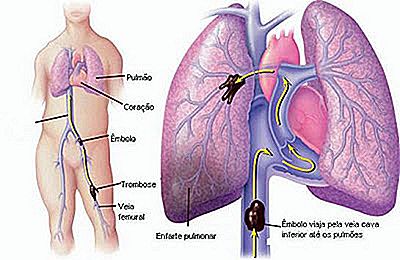
Ischemie is het gebrek aan bloedtoevoer naar een bepaald organisch weefsel. Wanneer de bloedsomloop niet voldoende is voor het functioneren van een orgaan of weefsel, treedt ischemie op. Het is een omkeerbaar proces als het vroeg wordt behandeld. Zowel een trombus als een plunjer kunnen de oorzaak zijn van ischemie.
Infarct is de dood van cellen door langdurige ischemie. Als trombose of embolie niet tijdig wordt behandeld, sterft alle weefsel dat bloed ontvangt van de belaste slagader af. Voorbeelden: als trombose optreedt in de kransslagaders, hebben we een hartinfarct (hartaanval, als het optreedt in een hersenvat, we hebben een beroerte, als het optreedt in de long, zoals bij pulmonale trombo-embolie, hebben we een longinfarct.
Longembolie is daarom een obstructie van één van de slagaders van de long die wordt veroorzaakt door een plunjer, dat wil zeggen een trombus die loskomt van de benen en door de bloedbaan naar de long reist. Obstructie van een slagader van de long veroorzaakt ischemie en infarct van het longweefsel dat afhankelijk was van de belemmerde slagader om bloed en zuurstof te ontvangen. Hoe langer het gebied van longinfarct, hoe ernstiger het beeld.
Als de trombus zich in een ader in het been bevond, hoe zal hij dan stoppen in de longslagader?
Al het bloed in het lichaam keert via de aderen terug naar het hart. Alle aderen van het lichaam eindigen direct of indirect het bloed in de vena cava, wat onze meest kalibreuze ader is, die in het hart eindigt (ventrikel en rechter atrium).
Het bloed dat de aderen aan het hart geven, is bloed dat al door de weefsels wordt "gebruikt", dat wil zeggen arm aan zuurstof en rijk aan koolstofdioxide. Zodra het bloed het hart bereikt, wordt het onmiddellijk naar de longslagader gepompt, die het op zijn beurt door de long zal verdelen, zodat het zichzelf kan vullen met zuurstof. Eenmaal geleverd met zuurstof, keert het bloed terug naar het hart om terug in de rest van het lichaam te worden gepompt.
Een kleine trombus bevindt zich meestal in de kleine perifere ader van de long. Een grote trombus kan toeslaan direct nadat het hart uitvalt, waardoor alle bloedpassage wordt geblokkeerd, wat leidt tot de dood van een hele long en hartfalen vanwege het onvermogen bloed te pompen tegen een grote obstructie. Grote pulmonaire trombo-embolie zijn veel voorkomende oorzaken van plotse dood.
Oorzaken van longembolie
De belangrijkste oorzaak van longembolie is embolie afkomstig van trombose in de aderen van de onderste ledematen, een aandoening die diepe veneuze trombose wordt genoemd (DVT). Het zijn stukjes trombose uit de aderen van de benen, dijen of bekken die gewoonlijk emboliseren naar de longen.
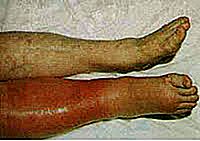
Diepe veneuze trombose manifesteert zich als een plotseling beeld van pijn, zwelling en roodheid van een van de kuiten of dijen. Daarnaast een afbeelding van een DVT. Kijk naar de asymmetrie van de benen. De gezwollen, roodachtige kant is waar de trombose optrad.
Laten we het specifiek hebben over DVT in een aparte tekst, die de komende weken zal worden geschreven.
Daarom is een bijna verplichte factor voor pulmonale trombo-embolie de aanwezigheid van diepe veneuze trombose van de onderste ledematen. Bijgevolg zijn de risicofactoren voor DVT ook uiteindelijk risicofactoren voor longembolie. Ze zijn:
- Obesitas (lees: ZWAARLIJVIGHEID EN METABOLISCH SYNDROOM).
- Roken (lees: HOE EN WAAROM STOP SIGAAR MET ROKEN).
- Spataderen en veneuze insufficiëntie van de onderste ledematen (lees: VARIZES Oorzaken en behandeling).
- Kanker (lees: KANKER - SYMPTOMEN EN DEFINITIES).
- Geavanceerde leeftijd.
- Hartfalen (lees: HARTSTORING - OORZAKEN EN SYMPTOMEN).
- Nefrotisch syndroom (lees: PROTEINURIA, SCHUIM URINE EN NEFROTISCH SYNDROOM).
- Zwangerschap.
- Anticonceptiepil (lees: COLORALE EFFECTEN VAN CONTRACEPTIVES).
- Hormoon vervanging.
- Gebruik van tamoxifen of raloxifeen.
- Trombofilie (stollingsstoornissen zoals antifosfolipide-antilichaam).
- Langdurige detentie, zoals in het geval van mensen in bed of lange vliegtuigtrips (lees: Economy Class-syndroom en andere vliegtuigproblemen).
- Operaties, met name van de heup of de onderste ledematen.
Van alle hierboven genoemde risicofactoren zou ik een paar regels willen doorgeven aan een van de volgende: recente chirurgie. Operaties, met name van de heup of de onderste ledematen, vertonen een hoog risico op diepe veneuze trombose van de benen tijdens de eerste postoperatieve dagen. Naast het risico op stolselvorming door de operatie zelf, hebben deze patiënten nog steeds meerdere dagen in bed, niet in staat om te lopen, wat de bloedcirculatie in de benen vermindert, waardoor de vorming van stolsels wordt bevorderd.
Plotselinge sterfte bij patiënten die een recente operatie ondergaan, wordt bijna altijd veroorzaakt door een longembolie met een groot volume. De DVT die de plunjer veroorzaakt, kan niet altijd worden geïdentificeerd, vooral als de patiënt al uit het ziekenhuis is ontslagen.
DVT na de operatie kan zelfs bij jonge patiënten en zonder andere ziekten voorkomen. Hoe meer risicofactoren een patiënt ophoopt, hoe groter de kans dat ze een trombose van de onderste ledematen ontwikkelen.
Symptomen van longembolie
Zie hieronder de afbeelding van een pulmonaire angiografie. Let op de vascularisatie van de long. De symptomen van longembolie zullen afhangen van de grootte van de zuiger en de grootte van het gebied dat een infarct heeft gehad.
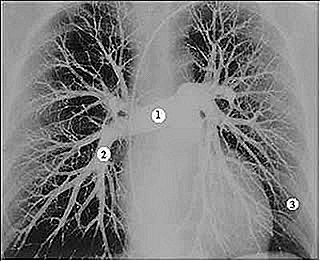
Laten we drie mogelijke afbeeldingen van longembolie beschrijven. Volg de nummering van de afbeelding.
We beginnen met hypothese 3. Stel je een kleine plunjer voor die door de hele longcirculatie loopt en alleen een klein vat blokkeert, al aan de rand van de long, dat alleen verantwoordelijk is voor een klein deel van het longparenchym. Omdat het vat klein en perifeer is, zijn er geen grote gevolgen voor de bloedcirculatie naar de rest van de long. Evenzo, aangezien het longgebied klein is, is er weinig repercussie op de oxygenatiecapaciteit van het bloed. De patiënt voelt alleen pijn in het thoraxgebied, wat de diepe inspiratie verergert. Er kan ook een droge hoest en uiteindelijk sputum met bloed zijn (lees: HOED EN GEHARD MET BLOED).
Laten we ons nu een iets grotere plunjer voorstellen die de longvaten op het moment van nummer 2 blokkeert. De obstructie die meer centraal staat zal leiden tot een groter gebied van longinfarct. Al die bloedvaten na nummer 2 zullen geen bloed meer krijgen, wat leidt tot ischemie van een groot deel van de long. Deze patiënt zal, behalve pijn en hoest, ook plotselinge kortademigheid, hartkloppingen en hoesten krijgen met bloedige slijm. Hoe groter het geïnfarcteerde gebied, hoe ernstiger het beeld.
Tot slot, laten we naar voorbeeld 1 gaan. Dit wordt massieve trombo-embolie genoemd. De plunjer is zo groot dat deze de bloedcirculatie van vrijwel de hele long belemmert. Deze foto is zeer ernstig omdat, naast een infarct een hele long, het bloed dat de barrière die door de plunjer wordt veroorzaakt niet kan overwinnen, terugkeert naar het hart, wat een plotselinge toename van de druk binnenin en een snelle verwijding daarvan veroorzaakt. De patiënt kan binnen enkele minuten sterven als gevolg van acuut hartfalen.
Diagnose van pulmonaire trombo-embolie
De diagnose van longembolie wordt gesteld aan de hand van onderzoeken zoals computergestuurde angiotomografie, pulmonaire scintigrafie of pulmonaire angiografie.
Zodra de embolie is gediagnosticeerd, is het belangrijk om de oorzaak te onderzoeken, zodat nieuwe embolieën kunnen worden voorkomen. Wanneer de patiënt recent een operatie heeft ondergaan, is de oorzaak min of meer voor de hand liggend en zijn er geen grote onderzoeken nodig. Aan de andere kant zijn er patiënten met longembolie zonder duidelijke oorzaak. Bij deze patiënten is het belangrijk om trombofilie te onderzoeken, dat wil zeggen bloedziekten die spontane trombovorming in de aderen veroorzaken.
Behandeling van longembolie
In de meeste gevallen is er geen specifieke behandeling voor longembolie. De behandeling is erop gericht de patiënt stabiel te houden, de bloeddruk onder controle te houden en zuurstof te bieden in geval van hypoxemie (zuurstofarme zuurstof).
Patiënten met kleine embolieën worden alleen behandeld met anticoagulantia om verdere episodes te voorkomen. Het geïnfarcteerde gebied heeft geen redding. Wat aan longweefsel is gestorven, kan niet worden hersteld. Over het algemeen neemt de patiënt gedurende ten minste 6 maanden anticoagulantia in. Het meest gebruikte antistollingsmiddel is warfarine (zie: VARFARIN (Marevan, Varfine, Coumadin | INR Control).
Bij patiënten die geen anticoagulantia kunnen innemen of trombosen kunnen blijven gebruiken, zelfs met antistolling, kan een filter in de vena cava worden geïmplanteerd, dat functioneert als een soort zeef en voorkomt dat grote trombi in het hart terechtkomen.
In de meest uitgebreide embolieën kan het gebruik van trombolytica, stoffen die de plunjer verdunnen, worden aangegeven in een poging de bloedcirculatie in het getroffen gebied te herstellen. Trombolytica hebben veel bijwerkingen en het risico van ernstige bloedingen, waaronder hersenbloedingen. Daarom wordt het gebruik ervan alleen in ernstige gevallen aangegeven, wanneer het voordeel opweegt tegen de risico's.
In ernstige gevallen is een andere optie de operatieve verwijdering van de obstructie. Het is ook een procedure met een hoge mate van complicaties.
Preventie van pulmonaire trombo-embolie
Het belangrijkste bij pulmonaire trombo-embolie is preventie (profylaxe). Aangezien de ernst van een longembolie onvoorspelbaar is en patiënten in de meest ernstige gevallen zelfs niet levend naar het ziekenhuis komen, is het noodzakelijk om preventie uit te voeren in gevallen van groter risico, zoals in de orthopedische operaties van de onderste ledematen. Patiënten in de postoperatieve periode moeten opstaan en zo snel mogelijk lopen. Het gebruik van speciale elastische kousen is ook geïndiceerd om de afzetting van bloed in de benen te verminderen.
Profylaxe wordt meestal gedaan met antistolling, gestart vlak voor de operatie. Het meest gebruikte geneesmiddel bij preventie is een lage dosis heparine. Bij hoogrisicopatiënten, vooral diegenen die een eerdere episode van longembolie hebben gehad, kan de plaatsing van een filter in de vena cava aangewezen zijn om te voorkomen dat potentiële emboli de longen bereiken.
Patiënten die in het ziekenhuis en bedlegerig voor andere oorzaken zijn opgenomen, moeten ook een lage dosis heparine gebruiken om trombusvorming in de benen te voorkomen.
Patiënten met een geschiedenis van stollingsstoornissen (trombofilie) moeten de rest van hun leven worden behandeld met anticoagulantica.
Andere soorten longembolie
De belangrijkste oorzaak van longembolie is onderste ledemaat trombose, maar er zijn andere soorten embolie:
a. Het injecteren van drugsgebruikers kan worden geëmboliseerd door materialen die in het geneesmiddel aanwezig zijn. De patiënt injecteert een medicijn dat niet goed in de ader verdund is en fragmenten verplaatsen zich naar de longen en functioneren als een stolsel.
b. Gasembolie treedt op als we lucht in de aderen injecteren. Er is geen vrije lucht in het bloed en 300 ml lucht is voldoende, zodat gasembolie dodelijk is.
c. Vettige embolie treedt op als er breuken zijn van grote botten, zoals het dijbeen of de botten van het bekken, met vrijlating van het beenmerg in de bloedbaan. Fragmenten van het merg vallen in de bloedbaan en emboliseren in de longen. Vettige embolussen komen meestal 24 tot 72 uur na fracturen voor.
d. Septische embolie ontstaat wanneer stukjes koloniën van bacteriën door de bloedbaan reizen. Deze foto komt vooral voor bij endocarditis, infecties van de hartkleppen (lees: ENDOCARDITE | SYMPTOMEN EN BEHANDELING).
HEPATITIS C - symptomen, overdracht en behandeling
Hepatitis is een term die ontsteking van de lever betekent. Er zijn verschillende oorzaken van hepatitis, waaronder medicijnen, toxines, alcoholmisbruik en infecties. Hepatitis C is een ontsteking van de lever veroorzaakt door een virus dat hepatitis C-virus (HCV) wordt genoemd, dat meestal chronisch is en kan leiden tot cirrose
PNEUMONIOSYMPTOMEN - VOLWASSENEN, KINDEREN EN OUDEREN
Longontsteking is de term die wordt gebruikt om het vóórkomen van een infectie in één of beide longen te beschrijven. Er zijn meer dan 100 soorten microben die longontsteking kunnen veroorzaken, waaronder bacteriën, virussen, schimmels en parasieten. De meeste gevallen worden echter veroorzaakt door slechts 4 of 5 soorten bacteriën of virussen. Er i