PAPUAICOLAU EXPERT - ASCUS, LSIL, NIC1, NIC 2 en NIC 3

introductie
Het hoofddoel van de uitstrijk is het detecteren van vroege premaligne veranderingen in de cervicale mucosa, meestal veroorzaakt door het HPV-virus, zodat de gynaecoloog tijdig kan ingrijpen en het ontstaan van een invasieve kanker kan voorkomen. Wanneer ontdekt in de vroege stadia, is baarmoederhalskanker volledig geneesbaar.
Het uitstrijkje is een screeningsexamen, dat wil zeggen dat het geen diagnose van baarmoederhalskanker stelt. Wie de diagnose van kanker stelt, is de biopsie van de baarmoederhals. De rol van het uitstrijkje is om te zeggen welke vrouwen een hoger risico hebben op premaligne laesies en dus een biopsie en behandeling moeten ondergaan.
In dit artikel zullen we een grondige bespreking van het uitstrijkje maken en uitleggen hoe, in wie en wanneer het moet gebeuren. We zullen in eenvoudige taal ook enkele termen uitleggen die gewoonlijk in de resultaten van het uitstrijkje voorkomen, zoals: ASCUS (ASC-VS), ASC-H, LSIL, HSIL, NIC 1, NIC 2, NIC 3 ...
We hebben specifiek gesproken over de relatie van het HPV-virus tot baarmoederhalskanker in twee afzonderlijke artikelen: HPV-VACCINE (HPV-16 en HPV-18) en HPV-VIRUS - BAARMOEDERKOLOMKANKER.
Anatomie van de cervix
Er is geen manier om het uitstrijkje te begrijpen zonder tenminste de basis van de anatomie van de baarmoederhals te kennen. Lees de onderstaande uitleg zorgvuldig door, want deze informatie is essentieel als het gaat om het praten over de resultaten van het uitstrijkje. Als u weet welke termen zoals JEC, squameus epitheel, mataplasia en transformatiezone betekenen, is het zeer eenvoudig om uw resultaten te begrijpen. Gebruik de onderstaande afbeeldingen om de tekst begrijpelijker te maken. 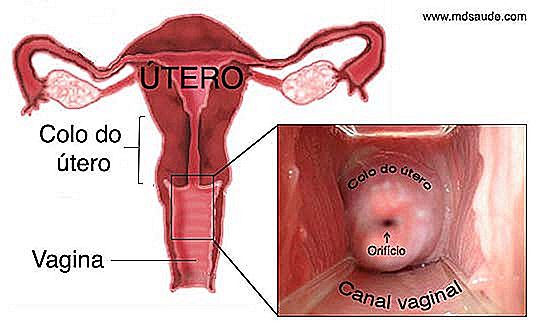 Stel je een peer ondersteboven voor. Dit is, min of meer, het uiterlijk van de baarmoeder. De baarmoederhals, ook wel de baarmoederhals genoemd, is het onderste en smallere deel van de baarmoeder. De baarmoederhals is een klein, cilindrisch kanaal met een diameter van 2 tot 3 cm dat de vagina verbindt met de baarmoeder. Aan het einde van de baarmoederhals is er een opening, het uterine-ostium, waar de menstruatie naar voren komt en het sperma binnenkomt.
Stel je een peer ondersteboven voor. Dit is, min of meer, het uiterlijk van de baarmoeder. De baarmoederhals, ook wel de baarmoederhals genoemd, is het onderste en smallere deel van de baarmoeder. De baarmoederhals is een klein, cilindrisch kanaal met een diameter van 2 tot 3 cm dat de vagina verbindt met de baarmoeder. Aan het einde van de baarmoederhals is er een opening, het uterine-ostium, waar de menstruatie naar voren komt en het sperma binnenkomt.
Het gebied van de cervix is veel gevoeliger voor het verschijnen van kwaadaardige tumoren dan de rest van de baarmoeder, omdat het in direct contact staat met het vaginale kanaal en daarom meer wordt blootgesteld aan de zure pH van de vagina, infecties, trauma, etc.
In feite is het niet de hele baarmoederhals die vatbaar is voor het ontstaan van kanker, maar eerder de regio rond het uteriene ostium, zoals we hieronder zullen toelichten. Dit deel is belangrijk, lees aandachtig. Vetgedrukte termen zullen later belangrijk zijn.
Het weefsel dat de cervix vormt, is niet allemaal homogeen:
1- Het binnenste kanaal van de baarmoederhals, de endocervix genaamd, wordt bedekt door een eenvoudig kolomepitheel, een enkele laag cellen, die enkele klieren bevat die verantwoordelijk zijn voor de afscheiding van cervicaal slijm. Dit weefsel wordt meestal een kolomepitheel of glandulair epitheel genoemd .
2- Het uitwendige gedeelte van de baarmoederhals, dat in contact staat met het vaginale kanaal, wordt een ectocervix genoemd en is bedekt met een plaveiselepitheel, vergelijkbaar met dat van de vagina.
Het kolomepitheel van het binnenste gedeelte van de cervix (endocervix) is veel brosser dan het squameuze weefsel van de ectocervix, dat veerkrachtiger moet zijn omdat het in direct contact staat met het vaginale kanaal.
Tot de puberteit ligt de grens tussen het kolomepitheel en het plaveiselepitheel vlak bij de ingang van het ostium, precies waar de endocervix eindigt en de ectocervix begint. Het punt dat beide weefsels verdeelt, wordt JEC (squamo-columnar junction) genoemd . Na de puberteit verandert de anatomie van de baarmoederhals. Een deel van de endocervix straalt en duwt de JEC uit het uteriene ostium.
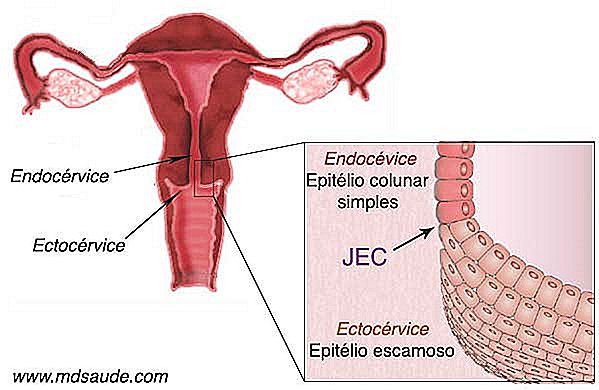
Deze anatomische veranderingen zorgen ervoor dat een deel van het fragiele kolomvormige weefsel, dat eerder binnen de endocervix werd beschermd, werd blootgesteld aan de vijandige omgeving van de vaginale holte. Als een vorm van verdediging ondergaat het kolomweefsel een verandering genaamd squameuze metaplasie, die bestaat uit de transformatie van het kolomepitheel in plaveiselepitheel. Het gehele buitenste gebied dat metaplasie ondergaat, wordt een transformatiezone genoemd.
Metaplasie zelf wordt niet als een kwaadaardige of premaligne laesie beschouwd, het is slechts een fysiologisch proces van mucosale verdediging. Daarom is de aanwezigheid van squameuze metaplasie volkomen normaal in het uitstrijkje.
Het gebied van transformatie, dat wil zeggen de plaats met squameuze metaplasie, is van groot belang bij de uitvoering van de Papanicolau, omdat het de plaats is waar het HPV-virus gewoonlijk wordt hersteld, waardoor het een gebied wordt dat bijzonder vatbaar is voor het verschijnen van tumoren kwaadaardig. Omdat de Pap-test een screeningtest voor baarmoederhalskanker is, is het daarom essentieel dat de arts tijdens de procedure materiaal van de JEC en de transformatiezone (ZT) kan verkrijgen.
Hoe is de Pap-test gedaan?
Het doel van het uitstrijkje is om enkele cellenmonsters te verzamelen uit de regio van het cervicale ostium en rond de baarmoederhals om ectocervix, endocervix, transformatiezone en JEC-cellen te verkrijgen. Deze geoogste cellen worden naar een laboratorium gestuurd, zodat ze door een patholoog onder een microscoop kunnen worden bestudeerd. 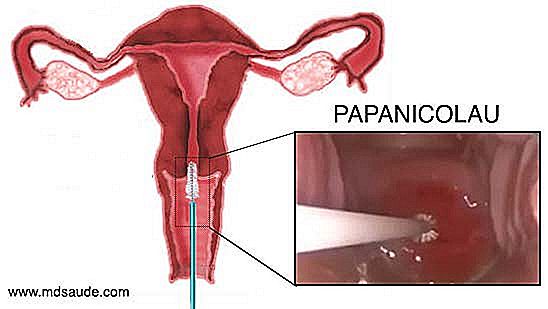 Het uitstrijkje is vrij eenvoudig, snel en bijna pijnloos (sommige vrouwen worden gespannen met het gynaecologische onderzoek en voelen zich enigszins ongemakkelijk). Om baarmoederhalsmonsters te verkrijgen, moet de gynaecoloog eerst een gynaecologisch onderzoek met een speculum uitvoeren, in de volksmond eendenbek. Door het gebruik van de eendenbek kunnen het vaginale kanaal en de baarmoederhals worden gevisualiseerd. Na een korte inspectie zal de gynaecoloog een klein penseel in het cervicale ostium inbrengen om zo enkele cellen uit dit gebied te verkrijgen. Een spatel en een wattenstaafje kunnen ook worden gebruikt om materiaal rond de baarmoederhals te krijgen. Als tijdens de inspectie de arts eventuele gebieden van de cervix waarneemt met verdachte veranderingen, kan hij de laesie biopsie en het materiaal samen met het materiaal dat uit het cervicale ostium is verzameld, verzenden.
Het uitstrijkje is vrij eenvoudig, snel en bijna pijnloos (sommige vrouwen worden gespannen met het gynaecologische onderzoek en voelen zich enigszins ongemakkelijk). Om baarmoederhalsmonsters te verkrijgen, moet de gynaecoloog eerst een gynaecologisch onderzoek met een speculum uitvoeren, in de volksmond eendenbek. Door het gebruik van de eendenbek kunnen het vaginale kanaal en de baarmoederhals worden gevisualiseerd. Na een korte inspectie zal de gynaecoloog een klein penseel in het cervicale ostium inbrengen om zo enkele cellen uit dit gebied te verkrijgen. Een spatel en een wattenstaafje kunnen ook worden gebruikt om materiaal rond de baarmoederhals te krijgen. Als tijdens de inspectie de arts eventuele gebieden van de cervix waarneemt met verdachte veranderingen, kan hij de laesie biopsie en het materiaal samen met het materiaal dat uit het cervicale ostium is verzameld, verzenden.
Het uitstrijkje dient bij voorkeur buiten de menstruatie te worden uitgevoerd. We raden ook aan dat vrouwen geslachtsgemeenschap, vaginale douches, vaginale gel of eileiderapplicatie vermijden, of het gebruik van tampons in de 48 uur voorafgaand aan het onderzoek.
Wat is het uitstrijkje?
Het materiaal dat op het uitstrijkje is verzameld, kan worden gebruikt om niet alleen de aanwezigheid van kwaadaardige of premaligne celveranderingen te onderzoeken, maar ook om de aanwezigheid van het HPV-virus en verschillende andere gynaecologische infecties te onderzoeken, zoals:
- Gardnerella.
- Trichomoniasis.
- Candidiasis.
- Gonorroe.
- Syfilis.
- Chlamydia.
Nogmaals, het is belangrijk om te onthouden dat het uitstrijkje een screeningsexamen is en dat het geen diagnose van kanker stelt. Het uitstrijkje geeft alleen artsen aanwijzingen over welke patiënten zorgvuldiger moeten worden onderzocht, meestal via een colposcopie * en een biopsie van de baarmoederhals.
* Colposcopy is een diagnostische procedure waarbij een speciale microscoop met meerdere vergrotende lenzen wordt gebruikt om een vergroot en goed verlicht zicht op de baarmoederhals en de vagina te bieden. Met colposcopie kunnen we de baarmoederhals zien met veel scherpere beelden dan eenvoudig gynaecologisch onderzoek, waardoor het gemakkelijker wordt wonden of slijmvliesafwijkingen te identificeren. Tijdens colposcopie voert de gynaecoloog biopsies uit van het baarmoederhalsweefsel om de aanwezigheid van kwaadaardige laesies te onderzoeken. Net als bij de biopsie konden we een veel groter aantal cellen verkrijgen dan bij de uitstrijkjes. De resultaten zijn veel nauwkeuriger en betrouwbaarder (lees: COLPOSCOPY EN BLOED VAN DE BEMONNENKOLOM).
Wanneer moet u de uitstrijkje nemen?
Het uitstrijkje moet worden uitgevoerd op alle vrouwen met een actief seksleven. De intervaltijd tussen elk examen varieert volgens de gynaecologische bedrijven van elk land. In Brazilië is het gebruikelijk om een interval van 1 jaar aan te geven tussen de examens in de eerste 3 examens. Als alles goed gaat, kunnen de volgende tests met tussenpozen van 3 jaar worden gedaan. Als de patiënt echter een agressief type HPV-virus heeft, kan de Pap-test met korte tussenpozen van maximaal 6 maanden worden gedaan.
In sommige landen wordt het eerste uitstrijkje pas aanbevolen na de leeftijd van 21 jaar, zelfs voor vrouwen die in de adolescentie aan het seksleven zijn begonnen. Omdat HPV er meerdere jaren over doet om celveranderingen te veroorzaken die kunnen leiden tot de ontwikkeling van baarmoederhalskanker, beweren sommige artsen dat het niet nodig is om alle vrouwen in hun vroege jaren van seksueel leven te testen.
Pap-uitstrijkje resultaten
Na verzending van het verzamelde materiaal op het uitstrijkje, levert het laboratorium de resultaten van het onderzoek in ongeveer 3 tot 5 dagen. Laten we in het kort uitleggen wat de meest voorkomende resultaten betekenen.
Opmerking: Het laboratorium kan de resultaten van de uitstrijkjes van de pap verstrekken onder de naam oncotische colpocitologie, preventief onderzoek of cervico-vaginale cytologie.
De manier waarop elk laboratorium het Pap-testrapport levert, kan heel verschillend zijn. Het is ook belangrijk om op te merken dat de nomenclatuur recentelijk is veranderd, dus als u een huidig examen als een ouder vergelijkt, kunnen ze vergelijkbare resultaten hebben, maar totaal andere beschrijvingen.
Vroeger beschreven de rapporten de klassen van de Papanicola:
- Papanicolau klasse I - afwezigheid van abnormale cellen.
- Papanicolau klasse II - goedaardige cellulaire veranderingen, meestal veroorzaakt door ontstekingsprocessen.
- Papanicolau klasse III - Aanwezigheid van abnormale cellen (inclusief CIN 1, CIN 2 en CIN 3).
- Papanicolau klasse IV - Cytologie die wijst op maligniteit.
- Papanicolau-klasse V - Cytologie indicatief voor kanker van de baarmoederhals.
Deze vorm van rapport, verdeeld in klassen, is nog steeds te vinden, maar is in de steek gelaten ten gunste van een meer beschrijvend rapport over cellulaire veranderingen, zoals we hieronder zullen toelichten.
Normale uitstrijkjes
In het algemeen beschrijft het uitstrijkje eerst de kwaliteit van het verzonden monster en vervolgens de diagnoses. Een goed rapport vermeldt:
- Om te zeggen dat het verzonden monster bevredigend was voor evaluatie door de patholoog. Als het resultaat wijst op een onbevredigend monster, moet de verzameling materiaal opnieuw worden gedaan door de gynaecoloog.
- Geef aan welke weefseltypen aanleiding hebben gegeven tot de ingevangen cellen, zoals JEC-cellen, cellen van de transformatiezone (ZT), ectocervix of endocervix. Als er ten minste JEC- of ZT-cellen in het monster zitten, is de kwaliteit van de test zeer aangetast, aangezien dit de regio's zijn die het meest door het HPV-virus worden getroffen.
- Geef het type cellen aan dat aanwezig is: squameuze cellen (ectocervix), squameuze metaplasie, kolomcellen (endocervix), cellen van het glandulair epitheel (endocervix), enz.
- Beschrijf de microbiologische flora: de natuurlijke bacteriële flora van de vagina is samengesteld uit lactobacillen, dus het is volkomen normaal dat de Papanicolau deze bacteriën identificeert. Als er een doorgaande gynaecologische infectie is, kan het rapport de aanwezigheid van leukocyten (afweercellen) en de naam van de binnendringende kiem, zoals Gardnerella of Candida albicans, aangeven.
Na de bovenstaande beschrijvingen, als het rapport niet de aanwezigheid van kwaadaardige of pre-maligne cellen aangeeft, zal het komen met een beschrijving van het type: afwezigheid van atypie, afwezigheid van neoplastische cellen, negatief voor intra-epitheliale laesie of negatief voor maligniteit.
Abnormale Papanicolau - ASCUS en ASCH
Laten we de meest voorkomende wijzigingen beschrijven die worden aangetroffen in afwijkende Pap-uitstrijkjes.
1) ASC-VS of ASCUS
Het acroniem ASCUS staat voor Atypical Squamous Cells of Undetermined Significance.
Van alle abnormale bevindingen op het uitstrijkje is ASCUS de meest voorkomende. Het komt voor bij ongeveer 2 tot 3% van de examens. ASCUS geeft een atypie aan, dat wil zeggen een verandering in de normale kenmerken van plaveiselcellen, zonder echter duidelijke tekenen van premaligne veranderingen te vertonen. ASCUS kan bijvoorbeeld worden veroorzaakt door ontsteking, infectie of vaginale atrofie tijdens de menopauze (zie ook: MENOPUSE SYMPTOMEN).
In de overgrote meerderheid van de gevallen is ASCUS een goedaardige bevinding die met de tijd alleen verdwijnt. Opgemerkt moet echter worden dat de aanwezigheid van ASCUS niet volledig het risico uitsluit dat deze cellen een pre-maligne laesie worden; het betekent alleen dat het risico erg laag is. Studies tonen aan dat ongeveer 7% van de vrouwen met HPV en ASCUS binnen 5 jaar baarmoederhalskanker ontwikkelt. Bij vrouwen die geen HPV hebben, is het percentage slechts 0, 5%.
Daarom kunnen artsen twee kuren volgen tegen een uitstrijkje met ASCUS: de test wordt na 6 tot 12 maanden herhaald (de meeste gevallen van ASCUS verdwijnen binnen dit bereik) of het HPV-virus wordt gescreend. Als HPV negatief is, hoeft u niets te doen, gewoon doorgaan met de gebruikelijke routine om elke drie jaar een uitstrijkje te krijgen. Als de patiënt het HPV-virus heeft, vooral subtypen 16 en 18, die het gevaarlijkst zijn, vraagt de arts meestal om een colposcopie en een biopsie om de baarmoederhals beter te onderzoeken.
2) ASC-H of ASCH
Wanneer de patholoog in het rapport de aanwezigheid van ASCH beschrijft, betekent dit dat hij atypische squameuze cellen met gemengde kenmerken zag, en het is niet mogelijk om de aanwezigheid van kwaadaardige atypie uit te sluiten. Het is een onbepaald resultaat, maar met een hoog risico op hooggradige epitheliale letsels (IAS 2 of IAS 3) - ik zal deze termen hieronder toelichten. De aanwezigheid van ASCH geeft colposcopie en biopsie van de baarmoederhals aan.
Premaligne laesies op het uitstrijkje - LSIL en HSIL / CIN 1, CIN 2 en CIN 3
Premaligne laesies van de cervix geïdentificeerd door het uitstrijkje worden momenteel beschreven als LSIL (laaggradig squamous intra-epitheliaal letsel) of HSIL (hooggradig squamous intra- epitheliaal letsel).
3) Lage graad squameuze intra-epitheliale laesie (LSIL)
LSIL geeft milde dysplasie aan, een pre-maligne laesie met een laag risico op kanker. LSIL kan worden veroorzaakt door elk type HPV, agressief of niet, en verdwijnt meestal na 1 of 2 jaar, omdat het lichaam van een vrouw HPV uit uw lichaam kan elimineren.
Als de HPV-test van de patiënt negatief is, hoeft u niets te doen, herhaal de Pap-test binnen 6 maanden tot 1 jaar. In deze gevallen is het risico van transformatie tot kanker praktisch nihil. Als de HPV-test positief is, moet de LSIL-patiënt worden geëvalueerd met colposcopie en biopsie, omdat hoewel deze laag is, het risico bestaat dat de laesie feitelijk iets agressiever is dan de laesie die is geïdentificeerd in het uitstrijkje (het kan een netwerkkaart zijn). 2 of NIC 3).
Patiënten met LSIL in het uitstrijkje hebben meestal CIN 1 (laag-risico pre-maligne laesie) in de biopsie. Ongeveer 16% van de patiënten heeft CIN 2 (matige premaligne laesie) en 5% heeft CIN 3 (gevorderde premaligne laesie). Het risico op een LSIL-resultaat dat een kanker aangeeft, is slechts 0, 1%.
Opmerking: LSIL werd vroeger CIN 1 (Cervical Intraepithelial Neoplasia grade 1) genoemd. De term NIC werd niet langer aangegeven in de uitstrijkjes in 2001 omdat, zoals we hebben gezien, niet alle LSIL overeenkomt met een CIN 1-laesie in de biopsie. Daarom moeten NIC 1, NIC 2 en NIC 3 momenteel alleen worden gebruikt om de biopsieresultaten van colposcopie te beschrijven. In het uitstrijkje is het juist om de afkorting LSIL of HSIL te gebruiken.
4) Hoogwaardige squameuze intra-epitheliale laesie (HSIL)
HSIL geeft aan dat abnormale cellen een grote verandering in grootte en vorm hebben. Het is een bevinding die wijst op een hoog risico op matige / gevorderde pre-kwaadaardige laesies (CIN 2 of 3) of zelfs op gevestigde kanker. Het risico dat een HSIL-resultaat NIC 3 in de biopsie is, is 50%. Het risico dat een HSIL-resultaat een kanker is, is 7%.
Daarom moet voor elke patiënt met HSIL het uitstrijkje worden onderzocht met colposcopie en biopsie.
Zorg ervoor dat u ook deze korte video ziet, gemaakt door het team van MD.Saúde, dat op een eenvoudige manier de vaccinatie tegen HPV uitlegt.
SCLERODERMIE - oorzaken, symptomen en behandeling
Sclerodermie, afgeleid van de Griekse woorden skleros (verhard) en derma (huid), is een huidaandoening met een auto-immune oorsprong, gekenmerkt door een progressieve verstijving van de huid. Wanneer naast de kenmerkende laesies van de huid, waarbij de patiënt ook bloedvaten en inwendige organen omvat, noemen we de ziekte van systemische sclerose.

Systemische lupus erythematosus (SLE) is een auto-immuunziekte van onbekende oorzaak die de huid, gewrichten, nieren, longen, het zenuwstelsel en diverse andere organen van het lichaam kan beïnvloeden. Een auto-immuunziekte is er een waarbij het immuunsysteem per abuis antilichamen tegen structuren in ons eigen lichaam gaat produceren.